В диагностике заболеваний ассоциированных с вирусом папилломы человека принимают участие несколько специалистов, совместный труд которых позволяет объективно оценить ситуацию и тактику ведения пациента. Первыми ПВИ диагностируют гинекологи, так по данным Научного центра акушерства, гинекологии и перинатологии им. В.И. Кулакова (РАМН), у 44% женщин, обращающихся к гинекологу по различным причинам, диагностируется ПВИ (Роговская С.И., 2007). Учитывая контагиозность ВПЧ и тот факт, что ведущим путем передачи инфекции является полой, гинеколог рекомендует половому партнеру пациентки, обратится к урологу или дерматовенерологу. Взаимосвязь ВПЧ с иммуносупрессией, и доказанной способностью осложнятся злокачественными заболеваниями органов репродуктивной системы, делает необходимым консультацию у иммунолога и онколога.
Для выявления ВПЧ проводится обследование пациентов в следующих случаях:
- Сексуально активные женщины и мужчины в возрасте от 18-60 лет, имеющие несколько половых партнеров;
- Жалобы на зуд, выделения, выявленная хроническая генитальная инфекция;
- Любые образования на шейке матки и наружных половых органах;
- Женщины с неясной патологией вульвы.
- Наиболее доступными для практики являются клинико-визуальный метод и применение кольпоскопии. Эти методы, при необходимости, могут быть дополнены эпителиальными тестами
- Молекулярно-биологические методы исследования (полимеразная цепная реакция - ПЦР или Digene-Тест) позволяют типировать ВПЧ и прогнозировать течение заболевания
- Морфологические методы: цитологическое исследования мазков и гистологического исследования прицельно взятого биоптата шейки матки
- Для уточнения характера образований проводится УЗИ и компьютерная резонансная томография
Клинико-визуальный метод. Первичный и достаточно информативный клинико-визуальный метод позволяет обнаружить внешние проявления ВПЧ-инфекции. По характерной клинической картине можно диагностировать экзофитные кондиломы, учитывая, что процесс имеет особенность распространяться, необходимо расширить зону исследования и провести обязательный осмотр цервикального канала и уретры.
Кольпоскопия. Обследование при помощи кольпоскопа (бинокулярной лупе с подсветкой и возможностью увеличения изображения) было предложено немецким гинекологом Гансом Гинзельманом в 1924 году. В 1928 году Александр Германович Кан сконструировал первый отечественный монокулярный кольпоскоп с четырехкратным увеличением для диагностики гонорейных вульвовагинитов у девочек.
Развитие кольпоскопии в нашей стране произошло благодаря фундаментальным исследованиям Е.М.Федоровой (1938), Ю.Т.Коваль (1955), В.Ф.Савиной (1957,1962), М.Л.Винокур (1964), Л.Н.Василевской (1971, 1986), В.Н. Прилепской (1990, 1997).
Кольпоскопия представляет собой расширенную ревизию слизистой оболочки шейки матки, влагалища и вульвы при стандартном увеличении в 7-30 раз, по сути, она объединяет в себе три диагностических понятия: вульвоскопию, вагиноскопию и цервикоскопию. При кольпоскопии обычно применяют сопутствующие дополнительные дифференциальные методы с окрашиванием.
Кольпоскопию проводят до бимануального осмотра и других манипуляций, после удаления слизи и отделяемого с поверхности шейки матки. В настоящее время кольпоскопия остается наиболее современной и общепризнанной диагностической методикой.
Задачи кольпоскопии:
- оценить состояние эпителия шейки матки и влагалища
- выявить очаг поражения
- дифференцировать доброкачественные изменения от подозрительных
- осуществить прицельное взятие мазков и биопсии, что существенно повышает информативность
Проведенная биопсия без контроля кольпоскопа в 25% случаев не позволяет обнаружить имеющиеся внутриэпителиалльные повреждения.
Виды кольпоскопии
- Простая - без применения медикаментозных средств
- Расширенная - осмотр эпителия с учетом реакции тканей на обработку медикаментами, использование фильтров позволяет детально изучить сосудистый рисунок
- Хромокольпоскопия - производится после окрашивания эпителия различными красителями, в основе методики лежит особенность нормальных и измененных тканей к окрашиванию
- Кольпомикроскопия - подведение тубуса непосредственно к шейке матки, гистологическое исследование эпителия под большим увеличением в 160 раз с применением красителей
- флюоресцентная - производится после окраски акридином-оранжевым, уранином
- Цервикоскопия - осмотр поверхности эндоцервикса, оценка складчатости, наличия полиповидных образований, зон эпидермизации и желез
- состояние сосудистого рисунка
- поверхность и уровень многослойного плоского эпителия
- стык многослойного плоского и цилиндрического эпителия (локализация и характер)
- наличие и форма желез
- реакция на раствор уксуса
- реакция на раствор Люголя
- граница образований (четкие или размытые)
- тип эпителия
Классификация кольпоскопической картины. Наиболее современной и общепризнанной является международная терминология кольпоскопических терминов принятая на 7-м Всемирном съезде по патологии шейки матки и кольпоскопии (IFCPC) в Риме и пересмотренная в 2002 году.
Полная Барселонская классификация:
- Нормальные кольпоскопические картины
- оригинальный многослойный плоский эпителий (МПЭ)
- цилиндрический эпителий
- нормальная зона трансформации
- ацетобелый эпителий
- плоский
- микропапиллярный
- пунктация (нежная и грубая)
- мозаика (нежная и грубая)
- йод-негативный эпителий
- атипичные сосуды
- ацетобелый эпителий
- плоский
- микропапиллярный
- пунктация (нежная и грубая)
- мозаика (нежная и грубая)
- йод-негативный эпителий
- атипичные сосуды
- граница эпителиев не визуализируется
- сильное воспаление или атрофия
- цервикс не визуализируется
- все поражения не визуализируются
- небелая микропапиллярная поверхность
- экзофитная кондилома
- кератоз (лейкоплакия тонкая и толстая)
- воспаление
- атрофия
- прочие
Рутинный кольпоскопический осмотр проводят в следующих увеличениях: 5-8 кратное - для обычного обзора слизистой с целью выявления экзофитных образований. 16 кратное - для детального осмотра, особенно ангиоархитектоники и характера поверхности, а также для осмотра эндоцервикса. Перед осмотром шейки обследуют вульву и влагалище. Вставление зеркала приводит к раздвиганию губ шейки матки, что позволяет осмотреть не только эктоцервикс, но и часть эндоцервикса. Зеленый фильтр позволяет лучше изучить ангиоархитектонику.
Результаты кольпоскопии в норме
- Многослойный плоский эпителий (МПЭ) - имеет бледно-розовый цвет, гладкую блестящую поверхность. При обработке раствором уксуса эпителий бледнеет незначительно, равномерно. При окраске раствором Люголя - равномерно густо окрашивается в темно-коричневый цвет.
- Цилиндрический эпителий - имеет сосочковую структуру или гроздевидную поверхность, четко контурируется после обработки уксусом и слабо реагирует на раствор Люголя.
- Стык этих двух видов эпителия - в норме находится в области наружного зева у женщин репродуктивного возраста, на экзоцервиксе у молодых, внутри цервикального канала - у более пожилых женщин.
Оценка наиболее значимых кольпоскопических признаков. При проведении кольпоскопии оценивают состояние эпителия, стыка различных типов эпителия, желез, рельефа поверхности, подлежащие ткани и общую архитектуру. При оценке стыка разных эпителиев - анализируется его расположение в зависимости от возраста пациентки и характер стыка эпителия.
Зона трансформации - это участок нормального метаплазированного эпителия между многослойным плоским и цилиндрическим эпителием, разной степени зрелости, наличием открытых и закрытых (наботовых кист) желез, островков цилиндрического эпителия, сосудистого рисунка, с характерными нечеткими контурами. При кольпоскопии необходимо определить, является зона трансформации нормальной или же атипичной.
Компоненты нормальной зоны трансформации:
- островки цилиндрического эпителия
- открытые железы-углубления
- закрытые железы - Ovuli Nabothi

Эктопия - мелкозернистый
цилиндрический эпителий,
обозначена граница
нормального эпителия
(проба с 3% раствором
уксусной кислоты).
Ненормальная зона трансформации проявляется широким спектром эпителиальных и сосудистых нарушений, а также ненормальными кольпоскопическими данными: йод-негативные зоны, ацетобелый эпителий (АБЭ), пунктация, мозаика, атипичные сосуды
Метаплазия - физиологический и доброкачественный процесс, при котором формируется многослойный плоский эпителий. Незрелые метапластические клетки могут развиваться с образованием атипических изменений. Процесс трансформации нормальных клеток в атипичные происходит под влиянием предрасполагающих факторов: гормональная стимуляция, инфекция, рН среда влагалища. При атипической метаплазии развивается ненормальная зона трансформации, которая проявляется широким спектром эпителиальных и сосудистых нарушений.
Йод-негативные зоны, это участки эпителия, которые не прокрашиваются при пробе Шиллера вследствие незрелой метаплазии, цервикальной интраэпителиальной неоплазии или низкого эстрогенного фона.
Кольпоскопически - тонкий метапластический эпителий в пределах зоны трансформации, возможно, с открытыми и закрытыми железами, с нечеткими контурами, слабо прокрашивающийся раствором Люголя (в зависимости от степени зрелости). Он практически неотличим от естественного многослойного эпителия и чрезвычайно труден в дифференциальной диагностики. Незрелая метаплазия может быть принята за CIN. Кроме того, метапластический эпителий очень уязвим при воздействии ВПЧ, поэтому в 90% случаев именно в зоне трансформации развивается цервикальная неоплазия.

Открытые железы - в цилиндрическом эпителии цервикального канала, основными признаками которого являются углубления или крипты, псевдожелезы. Клетки, выстилающие открытые железы секретируют слизь, которые при метаплазии перекрываются и имеют вид точечных колодцев с четкими контурами овальных отверстий.
Закрытые железы (наботовы кисты) - при метаплазии наружное отверстие закрывается, внутри скапливается слизистый или гнойный или кровянистый секрет, который растягивает железу, вызывая расширение сосуда и перифокальное воспаление.
Дополнительные дифференциальные эпителиальные тесты. Визуальный метод в сочетании с тестами 3-5% уксусной кислотой и с раствором Люголя (проба Шиллера) помогает выявлять большинство клинических и субклинических форм ВПЧ инфекции. В некоторых исследованиях (Eurigin, 2004) визуальный метод показал чувствительность и специфичность, которые эквивалентны цитологическому методу - 80-83% и до 87% соответственно.
Тест с 3% уксусной кислотой (Acetic Acid Test). При обработке поверхности шейки матки 3% уксусной кислотой, удаляется поверхностная слизь, и выявляются участки слизистой с атипичными клетками, которые становятся белыми при проведении пробы. Цвет изменяется в результате временной коагуляции белков и межклеточной дегидратации происходят набухание клеток, сокращение подэпителиальных сосудов, приводя к обратимой анемизации тканей. Такие участки называют ацетобелым эпителием, и они ассоциируются с дисплазией.

Атрофический плоский эпителий,
через который видны тонкие сосуды
По интенсивности прокрашивания выделяют беловатый, белый, густой белый, плоский или папиллярный эпителий. Чем белее ткань и дольше сохраняется эффект, тем глубже повреждение.
Проба позволяет четко дифференцировать метапластический плоский эпителий от цилиндрического, эффект прокрашивания длится от 1 до 5 мин, иногда требуется дополнительная аппликация. Для оценки структуры кровеносных сосудов используют зеленый фильтр.
Проба Шиллера - обработка 3% раствором Люголя. Эпителиальный тест с окрашиванием раствором Люголя, является специфическим кольпоскопическим признаком в диагностике ПВИ. Неравномерное поглощение йода беловатым участком эпителия после уксуса указывает на отсутствие гликогена в атипическом эпителии.

Кольпоскопическая картина
ВПЧ-поражения шейки матки,
дифференцируется
уксусно-белый эпителий.
Здоровые участки многослойного плоского эпителия при проведении теста окрашиваются в бурый или темно-коричневый цвет, которая расценивается как йод-позитивная, из-за накопленного гликогена промежуточных клетках.
Анормальные клетки не окрашиваются или слабо окрашиваются и называются йод-негативной зоной. Из неокрашенных участков берется материал для гистологического исследования с помощью биопсии. Измененная ткань окрашивается, в зависимости от вида поражения, зрелости и степени ороговения тканей.
Слабо окрашиваются: цилиндрический, метапластический, атрофический эпителий, участки локального воспаления; контуры при этом обычно нечеткие.
Пунктация или точечность, прежнее название "основа лейкоплакии" и представляет собой проявление атипической васкуляризации эпителия. Гистологически, пунктуация определяется как зона эпителия с удлиненными стромальными папиллами, в каждой имеется сосудистая петля, доходящая до поверхности, что делает характерным рисунок. При кольпоскопии выявляются множественные красноватые точки на определенном участке эпителия. Если точки мелкие, равномерно расположенные, одинаковые (нежная пунктация) - соответствует легкой степени повреждения. Рельефные, крупные, нерегулярные, четко проявляющиеся после обработки уксусом точки - определяют как выраженная степень поражения или грубая пунктация.

Плоская кондилома
Мозаика соответствует прежнему понятию - "поля". Гистологически, мозайка это разветвленные в эпителии стромальные папиллы с сосудами внутри. Кольпоскопическая картина до аппликации уксусом может быть очень неспецифичной и напоминать одну из васкуляризированных зон в зоне трансформации, на которой, нет открытых и закрытых желез. После обработки уксусом рисунок и границы мозаики становятся более определенными, в виде сети бледных красных линий.
Для грубой мозаики характерны островки разной величины и формы, более выраженные борозды, выступающие и интенсивно красные. После аппликации уксуса с грубой мозаикой иногда случаются метаморфозы, когда происходят очень резкие изменения в сторону проявления образования, в отличие от легких пунктаций и мозаики, которые не изменяются так сильно.
Легкая мозаика и пунктуация имеется на метапластическом эпителии нормальной зоны трансформации, которую можно расценить как норму. При отсутствии высокоонкогенных типов ВПЧ нужен цитологический контроль за состоянием шейки матки и в последующем с возможным проведением биопсии.
Лейкоплакия или кератоз при кольпоскопии представляет собой белое пятно с четкими границами на эпителии шейки матки, видимое до обработки растворами, которое может приподниматься над поверхностью или находится на одном уровне с многослойным плоским эпителием. Слой ороговевших поверхностных клеток сильно затрудняет дифференциальную диагностику тканей и напоминает творожистые бели как при кандидозе. Белое пятно может быть удалено тампоном, под которым четко определяется пунктуация или мозаика. Так как поражение может быть значительное, поэтому биопсия является обязательной.
После пробы Шиллера возможна повторная аппликация уксусной кислоты, которая смывает следы раствора Люголя с цилиндрического эпителия, но не с многослойного плоского, что позволяет лучше разглядеть стык.
Дифференциальные признаки ВПЧ инфекции при кольпоскопии. Диагностическими признаками ПВИ шейки матки может быть ацетобелый эпителий, лейкоплакия, пунктация, мозаика, атипичная зона трансформации, жемчужная поверхность после обработки уксусом. Все места с выявленными атипичными отклонениями подлежат прицельной биопсии по окончанию исследования.
Типичные экзофитные кондиломы дифференцируется при помощи уксусной пробы, кондиломы обычно резко белеют - характерный симптом жемчужины. Сосуды сокращаются относительно равномерно, что свидетельствует о доброкачественности процесса. Поверхность доброкачественной папилломы микропапиллярная, а не гладкая как у злокачественной опухоли.

Папилломатозные изменения
с мозаикой
Трудным диагностическим критерием является классификация атипичных сосудов при оценке опухолевых образований. Атипические сосуды являются явным признаком злокачественного процесса, что сопровождается пролиферацией кровеносных сосудов с изменением их структуры.
Атипичные сосуды характеризует измененная форма - короткие, искривленные, разной толщины с неравномерным просветом. В раковой опухоли сосуды не реагируют на тест с раствором уксуса, они имеют разветвленную не однородную структуру, что является их характерным признаком. Остальные признаки форма, калибр и расположение сосудистых петель может иметь схожую картину с неоплазией, поэтому принято решение не дифференцировать картину при кольпоскопии, так как ПВИ и CIN представляют разные фазы одного процесса (Syrianen S., 2005).
Цитологическое исследование шеечных мазков по Папаниколау. Цитологическая методика была разработана в 30-е годы греческим патологом Георгом Папаниколау. В настоящее время цитологический метод исследования шеечных мазков по Папаниколау (PAP - smear test) признано классическим методом и рекомендовано ВОЗ для проведения 1 раз в 3 года. Учитывая длительность перерождения ПВИ в рак в среднем около 10 лет, основной целью скрининга является диагностика на ранней стадии - предрака. В нашей стране наиболее распространенно окрашивание мазков по Романовскому-Гимза.
Рекомендации ВОЗ предполагает проведение цитологического скрининга в масштабах национальных программ, среди женщин в возрасте 25-64 лет с интервалом в 5 лет, что позволяет снизить смертность от рака шейки матки на 84%. Цитологическое исследование обладает чувствительностью примерно 60-80% и специфичностью - 60-85%.
Тестирование по Папаниколау удобно использовать на начальных этапах диагностики патологии шейки матки, с целью отбора к углубленному обследованию пациентов для последующей кольпоскопии и гистологического анализа и используются и при малосимптомных или асимптомных формах папилломавирусной инфекции.
К недостаткам цитологического исследования можно отнести, что оно позволяет диагностировать только клиническую и субклиническую формы ВПЧ инфекции. Учитывая человеческий фактор - уровень подготовленности специалистов и если материал взят не правильно, возможно появления ложноотрицательных результатов.
Выполнения правильной техники взятия мазка с использованием специальных инструментов (цитобраши, цервикс-браши) значительно повышает информативность цитологического метода.
Мазок для цитологического исследования следует брать с поверхностей экзоцервикса, влагалища и вульвы при помощи шпателя, из эндоцервикса - с помощью щетки-эндобраша. Далее материал наносят тонким слоем на специально обработанное обезжиренное стекло. Допустимо наносить на одно стекло два образца (с экзоцервикса и эндоцервикса). Для получения адекватного результата мазок немедленно обрабатывают составом Никифорова в течение 20 минут, чтобы предупредить высыхания клеток, так как их структура может необратимо деформироваться и трактовка такого материала будет неправильной. Дальше препараты окрашиваются по методу Папаниколау.
Цитологическое исследование мазков по Папаниколау выделяет следующие результаты:
- 1-й класс - атипические клетки отсутствуют, нормальная цитологическая картина.
- 2-й класс - изменение клеточных элементов обусловлено воспалительным процессом на слизистой.
- 3-й класс - имеются единичные клетки с изменениями соотношения ядра и цитоплазмы, диагноз недостаточно ясен, требуется повторная цитология или необходимо гистологическое исследование биоптированной ткани для изучения состояния шейки матки.
- 4-й класс - обнаруживаются отдельные клетки с признаками злокачественности, а именно с увеличенными ядрами и базофильной цитоплазмой, неравномерным распределением хроматина.
- 5-й класс - в мазке имеются многочисленные атипические клетки.
 Критерием выявления ПВИ при цитологическом исследовании шеечных мазков является наличие в них койлоцитов (клетки с обширной зоной просветления вокруг ядра) и дискератоцитов (клетки с увеличенным темным пикнотическим ядром из поверхностных ороговевающих слоев многослойного плоского эпителия).
Критерием выявления ПВИ при цитологическом исследовании шеечных мазков является наличие в них койлоцитов (клетки с обширной зоной просветления вокруг ядра) и дискератоцитов (клетки с увеличенным темным пикнотическим ядром из поверхностных ороговевающих слоев многослойного плоского эпителия).
 Койлоцит является специфической клеткой для ВПЧ инфекции, представляющий собой оксифилтноокрашенную клетку эпителия с четкими границами и ясно выраженной перинуклеарной зоной просветления и многочисленными вакуолями в цитоплазме.
Койлоцит является специфической клеткой для ВПЧ инфекции, представляющий собой оксифилтноокрашенную клетку эпителия с четкими границами и ясно выраженной перинуклеарной зоной просветления и многочисленными вакуолями в цитоплазме.
При генитальных кондиломах характерными являются акантоз, папилломатоз, гипер- и дискератоз в различных сочетаниях, а также пролиферация клеток базального слоя.
Более прогрессивным методом диагностики является жидкостная тонкослойная цитология. По данным исследований, чувствительность традиционного цитологического метода колеблется от 34,5 до 89%, чувствительность жидкостной цитологии - 71-95% , что более стабильно.
Для приготовления препаратов методом жидкостной цитологии используется система, включающая специальные щетки-кисточки - цитобраши, нефелометр и центрифугу. Цитобраши позволяют одновременно взять материал из экзо- и эндоцервикса, предотвращают его потерю и высыхание. Шеечный материал фиксируется в стабилизирующем растворе, который позволяет хранить образцы в течение 2 лет. В нефелометре материал классифицируется по плотности и дифференцируется по группам. В результате центрифугирования получаются препараты, в которых клетки располагаются одним слоем. Таким образом одного жидкостного образца можно провести комбинированную диагностику - цитологию и ПЦР-тестирование на ВПЧ.
Гистологическое исследование. Гистологические методы диагностики ПВИ позволяют оценить морфологическую степень изменения тканей, что является отсроченной процедурой и выполняется при кольпоскопии. Забор материала проводится путем биопсии. Чаще всего источником изучения является шейка матки. Показанием для проведения биопсии шейки матки существуют определенные кольпоскопические изменения. Забор образца ткани должен производиться из наиболее измененного участка и сравнивается с образцом неизмененной ткани, то это несет большую диагностическую ценность.
Правила выполнения биопсии:
- биопсию следует осуществлять под контролем кольпоскопа из наиболее измененного места
- образец ткани должен включать поверхностный эпителий и подлежащую строму, желательно захватить
- материал после биопсии должен удовлетворять по размеру и без повреждений (следов ожогов)
- фиксация материала должна исключать его высыхания
Проведение биопсии производят при помощи специальных биопсийных щипцов - конхотомов, а также при помощи техники радиоволновой хирургии аппарат "ФОТЕК ЕА 141". При этом необходимо установить параметры прибора в режиме "чистая резка" и выполнять биопсию на небольшой мощности без прямого контакта с тканью, оптимизируя репарацию тканей без образования рубца. При этом исключается большее изменение тканей, оказываемое температурным и механическим воздействием.
Гистологический метод обладает низкой чувствительностью - 50%, но высокой прогностической ценностью - 94%, при выявлении койлоцитов.
Молекулярно-биологические методы - реакция гибридизации in situ, ПЦР, ДНК - зонд. В настоящее время большое значение придается применению молекулярно-биологических методов с целью доказательства наличия ВПЧ и его типирование. В основном используют два основных теста: ПЦР и метод Hybrid Capture, который называют "Digene-тест", что указывает на название разработчика. Применение этих тестов позволяет определить более чем 70 различных типов ВПЧ, типировать по степени онкогенности, что наиболее важно при 16 и 18 типах.
Важность выявления ДНК ВПЧ и типирования вируса обусловлена тем, что у 15-28% женщин с наличием ДНК ВПЧ (при нормальной цитологии) в течение 2 лет развивается сквамозная интраэпитальная неоплазия, а у женщин с отсутствием ДНК ВПЧ заболевание развивается лишь в 1-3% случаев.
Цитологическая диагностика должна быть дополнятся проведением ПЦР, что позволяет определить наличие онкогенных типов ВПЧ. Методом ПЦР вирусы идентифицируются задолго до появления первых цитологических, и тем более - клинических признаков заболевания.
Существуют три основных категории лабораторных методов определения ДНК ВПЧ: неамплификационные, амплификационные и сигнальные амплификационные.
| Методы обнаружения ДНК вирусов папилломы человека | |
| Категории методов | Названия методов |
| Неамплификационный - используются в научно-исследовательских лабораториях, не распространен в практической медицине. При проведении данного исследования происходит выявление вирусной ДНК или РНК в исследуемой ткани. Это исследование также называют гибридизация in situ в ткани. | Дот-блот, саузерн-блот гибридизация, гибридизация in situ на фильтре и в ткани |
| Амплификационный метод - основан на цепной полимеразной реакции (ПЦР). Является самым распространенным и позволяет определить с большой точностью тип ВПЧ. | Полимеразная цепная реакция - ПЦР, лигазная цепная реакция - ЛЦР |
| Сигнальные амплификационные - наиболее чувствительный и стабильный тест гибридизируется со всеми 8000 нуклеотидами ДНК ВПЧ, источником дополнительной чувствительности в реакции является использование антител к гибриду РНК-ДНК, вовлекает большой объем (10-20%) клинического материала в реакцию. | Системагибридной ловушки - Digene Hybrid Capture System II (ВПЧ Digene-Теста) |
В комплексе с цитологическим исследованием, определение инфекции с использованием ВПЧ Digene-теста достигает 95% обнаружения ЦИН-1 и ЦИН-2, что может служить эффективным дополнением к цервикальной цитологии и может помочь снизить заболеваемость и смертность от цервикального рака. Чувствительность Digene-Тест составляет 95%, при этом его прогностическая ценность доходит до 99%.
ВПЧ Digene-Тест - представляет собой исследование, которое обладает самой высокой на сегодняшний день чувствительностью. Данное исследование позволяет выявить тип папилломавируса и его принадлежность к высокоонкогенной или низкоонкогенной группе, а также определить клинически значимые концентрации вируса в тканях.
Для проведения исследования ВПЧ Digene-Тест возможно использовать различный материал: соскоб эпителиальных клеток, полученный из цервикального канала, влагалища, уретры; предметное стекло с имеющимся материалом для цитологического исследования; ткани, полученные в результате биопсии.
Признание комбинирования двух методик ВПЧ Digene-Теста с цитологическим исследованием "золотым стандартом" в диагностике ВПЧ поражения шейки матки, появилось благодаря возможности контроля концентрации вируса папилломы в организме. Таким образом, можно сделать прогноз о вариантах развития болезни.
Единый подход к систематизации проведения ВПЧ Digene-Тест позволяет предотвратить процесс развития неоплазии.
Комбинированная методика на основе Digene-Тест рекомендуется для скрининговых исследований
- у женщин моложе 30 лет, если ВПЧ Digene-Тест положителен и при этом отсутствуют признаки ПВИ, то необходимо провести повторное исследование через 1 год
- у женщин старше 30 лет если тест отрицателен, то рекомендуется его повторное проведение через 1-3 года
- у женщин старше 30 лет, если тест положительный, это указывает на персистенцию вируса, присутствие изменения при кольпоскопии и цитологическом исследовании свидетельствует о возможном высоком риске развития рака шейки матки
Другие молекулярные маркеры ПВИ. В настоящее время предложены новые молекулярно-биологические тесты, направленные на определение активности ВПЧ и оценку ближайших перспектив течения инфекции. Их называют молекулярными биомаркерами. Они классифицируются на 2 группы: компоненты продукции вируса папилломы и компоненты клетки-хозяина
Примерами служат PreTect ВПЧ-Proofer (NorChip), разработанный для определения полноразмерной мРНК генов Е6 и Е7 ВПЧ, присутствие которой в клиническом материале, ассоциировано с повышенным риском неопластической прогрессии.
Тест CINtec p16ink4a представляет собой маркер цервикального дискариоза, созданный как показатель изменения состояния клетки-хозяина. Сверхэкспрессия p16ink4a происходит вследствие инактивации гена ретинобластомы онкогенным белком вируса Е7. Результаты исследований Klaes и соавт. показали, что использование данного биомаркера для диагностики CIN может значительно снизить количество неясных цитологических мазков при скрининге и помочь в установке диагноза и оценке прогноза течения инфекции
В России в настоящее время все эти методы используются редко в качестве первичного теста обследования шейки матки, поскольку их внедрение требует серьезного технического перевооружения клинических лабораторий и специальной подготовки персонала. Кроме того, эти методы должны пройти масштабные клинические исследования
Содержимое
Атипичные клеточные элементы, которые обнаружены при цитологическом исследовании мазка с поверхности шейки матки и цервикального канала, как и позитивный результат на ВПЧ высокого риска канцерогенеза, могут указывать на протекание патологического процесса. При визуальной оценке шейки матки многие изменения, сопровождающиеся атипией и активизацией ВПЧ, незаметны. В таком случае на помощь приходит кольпоскопия.
Все женщины с обнаруженными патологическими изменениями в результате цитологии шейки матки должны подвергаться более детальному обследованию в виде кольпоскопии. Такое же метод диагностики ожидает пациенток с положительным результатом ПЦР на вирус папилломы человека. Основная цель кольпоскопии состоит в своевременном обнаружении предраковых изменений, которые не видны невооруженным взглядом.
Перед проведением кольпоскопии для более точной ее последующей расшифровки и выбора тактики лечения, врач-гинеколог собирает анамнез. Учитывается менструальная функция, контрацепция, количество беременностей и родов, курение, предыдущие патологические изменения в результатах цитологии и принятые меры, жалобы пациентки. Если женщина принимает оральные контрацептивы, то прекращать их прием перед кольпоскопией не стоит – это не отразится на расшифровке.
Кольпоскоп представляет собой микроскопическое оптическое оборудование, снабженное подсветкой и увеличительными приспособлениями. Врач получает возможность в многократном увеличении (в 6-40 раз) рассмотреть поверхность шейки матки. Для первоначальной оценки и расшифровки выбирают малое увеличение, для уточнения сосудистого рисунка проводят увеличение в 20 и более раз.
Оптимальный временной промежуток для проведения кольпоскопии шейки матки — 10-14 день цикла. В овуляторный период цервикальная слизь не такая вязкая, что даст более точный результат. При подозрении на онкологию исследование проводят в любой день.
Алгоритм процедуры
На начальном этапе манипуляции шейку матки осматривают в малом увеличении. С поверхности шеечного отдела убирают слизь, чтобы не исказить результат кольпоскопии. Затем проводят осмотр на наличие видимых изменений: кондилом, лейкоплакии и повреждений. Специальным зеленым фильтром осматривают сосудистую сеть на малом и большом увеличении, что указывают в расшифровке. Помимо этого, отмечают наличие папиллом, наботовых кист.
Раствор уксусной кислоты в концентрации 3-5% наносят на поверхность шейки матки и через 10 секунд оценивают результат. Некоторые гинекологические кабинеты оснащены фото и видеооборудованием, что позволяет сохранить результат обработки уксусным раствором для оценки в динамике.
После обработки уксусом наступает этап осуществления пробы Шиллера. На шейку матки наносят раствор йода (Люголь). Результат оценивают через 60 секунд. Патологически измененные участки не будут окрашены в коричневый цвет, что указывается в расшифровке кольпоскопии: положительный результат пробы Шиллера означает йод-негативный участок, а отрицательный (норма) – наоборот.
Помимо проведения проб с уксусной кислотой и йодом, врач оценивает видимость переходной зоны. Здоровая шейка матки покрыта многослойным плоским видом эпителиальной ткани, шеечный канал в норме образован другим видом – железистым или цилиндрическим. При визуальной оценке органа такая разновидность ткани имеет красный цвет и четкую зону перехода в плоский эпителий, который имеет розовый цвет. Переходная зона – это участок шеечного отдела, который чаще всего подвергается патологическим изменениям. В расшифровке кольпоскопии обязательно указываются характеристики переходной зоны или участка трансформации.
Выделяют ряд факторов, от которых зависит результат кольпоскопии шейки матки:
- время наступления полового созревания по отношению к моменту первой кольпоскопии у молодой женщины;
- наличие беременности;
- менопауза;
- количество родов.
В общей форме учета результатов кольпоскопии указываются все важные моменты анамнеза пациентки для составления наиболее подробной картины. В расшифровке, помимо описательной части, имеется схематичное изображение шейки матки, разделенное на несколько частей для удобства отметки изменений.
Норма
Длина шейки матки у здоровой взрослой женщины колеблется в пределах 3 см. Наружный зев – отверстие шеечного канала – имеет разную форму. Если пациентка имела естественные роды в анамнезе, то зев будет щелевидным, может иметь рубцовые изменения ввиду разрывов. Нерожавшую женщину характеризует точечный наружный зев. Эти данные указываются в расшифровке кольпоскопии.
Плоский эпителий
Многослойный плоский эпителий, который образует поверхность наружной части шеечного отдела, может быть как нормальным, так и измененным. Здоровый нормальный вид такой ткани описывается в результате кольпоскопии бледно-розовым цветом, гладкой поверхностью.
Нормальный плоский эпителий не приобретает белый цвет при пробе с уксусной кислотой, и становится темно-коричневым при смазывании йодом. Если покровный эпителий наружной части шейки матки изменен, то при проведении кольпоскопических проб будут отмечены границы и характер патологий, что указывается в расшифровке.
У женщин в менопаузе в результатах кольпоскопии может быть описан так называемый атрофичный эпителий. Так происходит в результате резкого снижения выработки эстрогенов.
Цилиндрический эпителий
Разновидность ткани, которая выстилает шеечный канал изнутри, призвана вырабатывать слизь для образования защитной пробки, предохраняющей маточную полость от инфекции. В норме цилиндрический эпителий должен находится только в эндоцервиксе – внутри шеечного канала. При кольпоскопии обязательно отмечают место нахождения такого вида эпителия в расшифровке. Если он локализуется аномально – на поверхности шейки матки, во влагалище, то при внешнем осмотре это определяется как участок покраснения. Железистая ткань бархатистая, так как состоит из ворсинок, в центре каждой просвечивает кровеносный сосуд. При кольпоскопии врач видит мелкобугристую красную поверхность, если цилиндрическая ткань расположена на шейке матки. Кроме того, отмечается слабый белый окрас при обработке уксусом, что обязательно будет указано в расшифровке. При касании инструментом такой очаг кровоточит.
Переходная зона и метаплазия
Граница двух разновидностей эпителия – одна и важнейших характеристик кольпоскопической картины шейки матки. Гинекологи именуют такой участок зоной трансформации, так как именно в этой области стыкуется две разновидности анатомических тканевых структур, подверженных патологическим воздействиям.
Специалисты выделяют 3 разновидности зоны трансформации в расшифровке кольпоскопии шейки матки.
- При обнаружении 1 типа анализируемый участок полностью расположен на шейке матки. В норме регистрируется у беременных и девушек.
- Второй тип описывают в расшифровке как зону, расположенную в цервикальном канале, но едва видимую при осмотре. Отмечается у взрослой женщины в норме.
- Третий вид – зона трансформации не видна при кольпоскопии. Характерна для женщин в менопаузе.
Одной из характеристик зоны трансформации, которые могут быть описаны в результате кольпоскопии, является метаплазия. Чаще всего такой термин встречают:
- молодые женщины или девушки;
- беременные;
- пациентки, принимающие оральные контрацептивы.
Метаплазия плоскоклеточной разновидности считается результатом замещения цилиндрической ткани на плоский эпителий. Для врача важно отличить метаплазию от других патологий шейки матки. В расшифровке кольпоскопии при подозрении на метапластический процесс отмечают следующее:
- поверхность шейки матки гладкая, ровная, но с просвечивающимися тонкими кровеносными сосудами в области наружного зева;
- отмечается умеренно выраженный белый окрас при обработке уксусом;
- частично положительная (йод-негативные участки) проба Шиллера.
Дифференцировать метаплазию бывает нелегко. Окончательный результат поможет определить только биопсия подозрительного участка.
Метаплазия является результатом избыточного влияния повышенной продукции эстрогенов. Женские половые гормоны синтезируются в избытке как при физиологических состояниях, например, при половом созревании, но и при патологиях, в частности, при гиперплазии эндометрия.

Патология
Под воздействием различных факторов внутренней и внешней среды, поверхность шейки матки реагирует определенным видом изменений. Наиболее частыми провоцирующими патологию факторами, являются:
- гормональный дисбаланс;
- половые инфекции;
- активизация вируса папилломы человека;
- травмы;
- влияние лекарственных средств.
В расшифровке проводится описание выявленных нарушений, отличных от нормы.
Ряд патологий, которые не реагируют на обработку йодом и уксусом, как правило, визуализируют на малом и среднем увеличении. К ним относят эндометриоз (синюшные и фиолетовые точки), полипы (сосочкообразные выросты красного цвета), наботовы кисты.
Йод-негативные участки
После орошения шеечного отдела матки Люголем происходит так называемая качественная реакция йода с крахмалистыми соединениями. Гликоген, который входит в состав плоских эпителиальных клеток, реагирует с йодом и дает темно-коричневое окрашивание. Если определенные участки не прокрашиваются, в расшифровке выполняется отметка, как наличие йод-негативных очагов. Такие изменения характерны для:
- дисплазии, лейкоплакии (резкая положительная проба);
- метаплазии и эктопии (слабая положительная проба);
- атрофия эпителия;
- эритроплакия.
Ацетобелый эпителий
При обработке поверхности шеечного отдела раствором уксусной кислоты оценивают реакцию кровеносных сосудов. Резкое из спазмирование и побледнение поверхности наблюдается при таких заболеваниях и состояниях:
- дисплазия;
- кондиломы при значительных их размерах;
- плоские папилломы;
- эритроплакия;
- эндоцервицит и цервицит;
- рак шейки.
Пунктация и мозаика
В расшифровке описывают такие явления, как нежная или грубая пунктация и мозаика. Оба термина объясняют аномалии сосудов шеечного отдела, что является результатом патологических процессов.
В норме допускается нежная пунктация на небольших участках шейки матки, возникающая при метаплазии. Такое состояние наблюдают при беременности, у девушек, при приеме КОК. Окончательный результат можно получить после гистологического исследования.
Грубая мозаика и пунктация характерны для:
- дисплазии;
- рака;
- атрофии;
- цервицита.
Эктопия и цервицит
Одним из наиболее частых результатов, полученных при кольпоскопии, является эктопия. Не всегда обнаруженные изменения считаются заболеванием. Иногда выявленный очаг аномально расположенного цилиндрического эпителия считается разновидностью зоны трансформации. Именно поэтому перед проведением кольпоскопии шейки матки важно собрать полный анамнез у женщины. Помимо сбора информации, перед манипуляцией выполняют исследование на все виды половых инфекций вирусной и бактериальной природы методом ПЦР. Причиной эктопии часто являются хламидии и другие инфекционные агенты. В расшифровке указывается следующее:
- слабоположительная проба Шиллера;
- ацетобелый эпителий в слабовыраженной степени;
- контактные кровотечения;
- гиперемия наружного зева с четкими границами;
- повышение продукции слизи.
При ИППП часто происходит воспаление как всей поверхности шейки, так и ее канала. При этом в результате отмечают ацетобелый эпителий, положительную пробу Шиллера с нечеткими контурами, мозаику и пунктацию, открытые железы.
Окончательный результат можно получить только после проведения гистологического исследования.

Дисплазия и рак
Одним из наиболее грозных кольпоскопических диагнозов считается дисплазия – результат активизации вируса папилломы человека высокого риска канцерогенеза. Дисплазия, в зависимости от количества пораженных слоев плоского эпителия, может быть легкой, средней или умеренной и тяжелой. Окончательный результат можно получить только при гистологическом исследовании биоптата. Данное состояние считается предраковым процессом. Следует знать, что некоторые специалисты пользуются такими классификациями, в которых тяжелая или 3 степень уже считается преинвазивным раком. В расшифровке гистологии после проведения биопсии будет указано, сколько слоев эпителия поражено и вовлекается ли базальная мембрана в процесс – от этого зависит степень дисплазии. В результате кольпоскопии будут отмечены различные результаты проб и видимых изменений при дисплазии:
- грубая мозаика и пунктация;
- лейкоплакия;
- атипичные сосуды;
- позитивные пробы;
- сосочковые выросты.
При раке отмечаются комбинированные изменения и положительные пробы в расшифровке.
Диагностика гинекологических заболеваний, в частности, шейки матки должна проводится комплексно. Не всегда кольпоскопия может учесть абсолютно все изменения, происходящие в покровном эпителии, равно как и гистология не полностью отражает патологию. Например, нежная мозаика, инициированная ВПЧ, не будет определена при гистологии, в то же время кольпоскопия отразит результат папилломавирусной инфекции на начальной стадии. В различных странах и городах могут использоваться иные подходы к классификации результатов кольпоскопии шейки матки и расшифровка может иметь своеобразную структуру и вид.
После проведения полного обследования, включающего анализы на все виды вирусных и бактериальных половых инфекций, цитологию, кольпоскопию, биопсию, выполняется формулировка диагноза и назначение соответствующего лечения.
Статьи
Показания и оценка кольпоскопии в норме
Кольпоскопия не показана всем женщинам, наблюдающимся у гинеколога!
Показания к кольпоскопии:
При выявлении очагов поражения эндо- и экзоцервикса, слизистой оболочки влагалища и вульвы;
Диспансерное наблюдение пациенток с патологией шейки матки, особенно в сочетании с
носительством ВПЧ и аномальных мазков;
Изменения по результатам цитологического исследования: койлоциты, дискератоциты, дискариоз
(дисплазия) и другие;
Перед оперативным лечением на половых органах;
Наблюдение после лечения по поводу дисплазии шейки матки
Диспансерное наблюдение проводится через 6-12 месяцев, в зависимости от клинической ситуации.
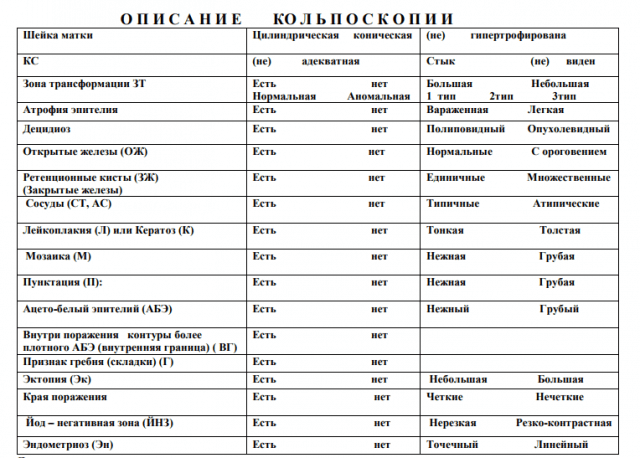
При кольпоскопии необходимо оценить:
Цвет эпителия
Состояние сосудистого рисунка
Структуру эпителия
Локализацию и характер стыка эпителиев
Наличие и размер желез
Реакцию на обработку растворами уксусной кислоты и Люголя.
При кольпоскопии необходимо определить, является зона трансформации нормальной или же ненормальной (аномальной или атипической).
Компоненты нормальной зоны трансформации :
Многослойный плоский эпителий;
Тонкий метапластический эпителий;
Островки цилиндрического эпителия;
Сосудистый рисунок;
Открытые протоки желез - ОЖ;
Закрытые протоки желез (Ovoli Nabothi) - ЗЖ.
В идеале стык между многослойным плоским и цилиндрическим эпителиями находится в области наружного зева, но зависит от многих факторов и прежде всего от возраста. У молодых женщин он может смещаться на экзоцервикс (эктопия) и внутрь цервикального канала у пожилых. Расположение цилиндрического эпителия на экзоцервиксе называется эктопией и относится к физиологическому состоянию и не является патологией. У 3-5% женщин в менпаузе ЦЭ может также оставаться на экзоцервиксе и являться нормой.
Между многослойным плоским (МПЭ ) и цилиндрическим эпителием (ЦЭ ) находится зона трансформации (рис.1 ).
Зона трансформации (ЗТ) - это участок на эпителии ШМ, где происходит процесс метаплазии из стволовых клеток, дифференцировка которых происходит, как в сторону плоского, так и цилиндрического эпителия. Эта зона характеризуется наличием разных клеток, в том числе клеток метапластического эпителия в цитологических мазках. В норме дифференцировка клеток в ЗТ происходит в сторону МПЭ.
Метаплазия - физиологический и доброкачественный процесс, при котором ЦЭ замещается МПЭ. Метапластический эпителий постепенно созревает и становится похожим на естественный МПЭ. Проба Шиллера в этой зоне может быть сомнительной или отрицательной, это зависит от степени зрелости клеток. Процесс трансформации нормальных клеток в атипические происходит под влиянием предрасполагающих факторов. При атипической метаплазии развивается ненормальная зона трансформации (рис.2) .

Как известно, кольпоскопическая картина зоны трансформации зависит от степени замещения цилиндрического эпителия многослойным плоским эпителием и от характера метаплазии. Плоский метапластический эпителий в области ЗТ долгое время остается тонким, и поэтому участок на месте бывшей эктопии, уже покрытый МПЭ, долго выглядит красным, а после обработки уксусной кислотой слегка белеет. Чем ниже степень зрелости эпителия, тем белее он выглядит после обработки 3-5% раствором уксусной кислоты при кольпоскопии (рис.3)

Рис.3 Расширенная кольпоскопия, после обработки 3% раствором уксусной кислоты.
Метапластический эпителий в ЗТ прибрел белесоватую окраску, которую надо отдифферинцировать от атипического АБЭ.
Так называемые открытые железы определяются в виде темных точечных отверстий различной величины. Из-за давления секрета при внимательном кольпоскопическом осмотре можно наблюдать выделение слизи через отверстия. Вокруг протоков часто наблюдается нежный светлый ободок МПЭ. Это признак нормы. Плотный валикообразный светлый ободок вокруг ОЖ расценивается как неблагоприятный признак атипии. Под действием уксусной кислоты видимые сосуды в нормальной ЗТ сужаются и сокращаются и вся ЗТ становится равномерно бледной.
Кистозно расширенные закрытые железы (ЗЖ ) белесовато-желтоватого цвета полусферически выступают над окружающей тканью, на их поверхности выявляется полиморфный сосудистый рисунок. Кроме того, могут наблюдаться варикозно расширенные разветвленные «древовидные» сосуды (рис.4) .

Рис.4 Простая кольпоскопия, кистозно-расширенные железы (ЗЖ) на шейке матки с
древовидными варикозно расширенными сосудами над ними.
Открытые протоки желез (ОЖ ) определяются в виде точечных отверстий различной величины. При надавливании на шейку матки при кольпоскопическом исследовании можно наблюдать выделение слизи через отверстия. Вокруг протоков можно наблюдать нежный светлый или гиперемированный ободок МПЭ и это расценивается как признак нормы (рис.5) .

Рис.5 Простая кольпоскопия, открытые протоки желез (ОЖ) на шейке матки в ЗТ.
При нормальной кольпоскопической картине, сосуды под действием уксусной кислоты сужаются и сокращаются, за счет чего МПЭ шейки матки становится равномерно бледной (рис.6,7) . Сосуды, которые преобразовались вследствие воздействия неблагоприятных факторов в атипические - не меняются и не исчезают и становятся более рельефными.


Рис.7 Расширенная кольпоскопия, после обработки 3% раствором уксусной кислоты. Сосуды
сократились и не визуализируются.
Одним из важнейших критериев оценки кольпоскопической картины является наличие или отсутствие визуализации зоны стыка эпителиев (удовлетворительная\неудовлетворительная или адекватная/неадекватная кольпоскопическая картина). В новой номенклатуре предпочтение отдается разделению ЗТ на 3типа.
Заболевания шейки матки в гинекологии занимают одно из основных причин обращения к врачу для диагностики и лечения. При этом тенденции к снижению их количества специаисты не наблюдают. В основном эти патологии характерны для молодых, сексуально активных женщин, пребывающих в репродуктивном возрасте.
ШЕЙКА МАТКИ
Анатомия
Шейка матки у женщин - это своеобразная соединительная трубка между маткой и влагалищем, длина - 3-4 см, диаметр её приблизительно 2,5 см. У шейки матки выделяют две части: нижнюю и верхнюю. Нижняя часть называется влагалищной, поскольку вдается в полость влагалища, а верхняя - надвлагалищной, потому что расположена выше влагалища. Внутри шейки матки проходит цервикальный канал, который открывается в полость матки внутренним зевом. Слизистая цервикального канала образует складки. Помимо складок там расположены многочисленные ветвящиеся трубчатые железы. Иногда они могут закупориваться и при этом образуются кисты (наботовы фолликулы или кисты наботовых желез).
НОРМАЛЬНАЯ, ЗДОРОВАЯ ШЕЙКА МАТКИ
Снаружи поверхность шейки матки имеет розоватый оттенок, она гладкая и блестящая, прочная, а изнутри - ярко-розовая, бархатистая и рыхлая. Слизистая оболочка влагалищной части шейки матки в норме покрыта многослойным плоским эпителием, при простой кольпоскопии поверхность ее бледно-розовая, блестящая, во второй половине менструального цикла становится слегка цианотичной. После обработки 3% раствором уксусной кислоты слизистая оболочка бледнеет, затем снова равномерно окрашивается в бледно-розовый цвет. Сосудистый рисунок равномерный. Раствор Люголя равномерно окрашивает шейку в темно-коричневый цвет.
Фото шейки матки (норма)
ПАТОЛОГИЯ ШЕЙКИ МАТКИ
Основное и самое распространенное среди заболеваний этой локализации - это эрозия шейки матки или эктопия.
 Истинная эрозия шейки матки при простой кольпоскопии представляет собой участок слизистой оболочки, лишенный эпителиального покрова, с четкими выступающими краями; дно эрозии неровное, бугристое, ярко-красного цвета, местами с рыхлыми некротическими наложениями. Обработка слизистой оболочки 3% раствором уксусной кислоты кольпоскопической картины не меняет. При нанесении раствора Люголя участок, лишенный эпителия, не окрашивается
Истинная эрозия шейки матки при простой кольпоскопии представляет собой участок слизистой оболочки, лишенный эпителиального покрова, с четкими выступающими краями; дно эрозии неровное, бугристое, ярко-красного цвета, местами с рыхлыми некротическими наложениями. Обработка слизистой оболочки 3% раствором уксусной кислоты кольпоскопической картины не меняет. При нанесении раствора Люголя участок, лишенный эпителия, не окрашивается
Врожденная эктопия (расположение границы между многослойным плоским и цилиндрическим эпителием на наружной поверхности влагалищной части шейки матки) нередко сопутствует недоразвитию внутренних половых органов. При простой кольпоскопии эта патология шейки матки имеет вид участка ярко-красного цвета, правильной округлой формы, расположенного вокруг наружного зева; при расширенной кольпоскопии область эктопии с четкими ровными границами равномерно покрыта цилиндрическим эпителием, зоны превращения (участки замещения одного вида эпителия другим) отсутствуют. Раствором Люголя область врожденной эктопии не окрашивается
Приобретенная эктопия, или псевдоэрозия, характеризуется разнообразной кольпоскопической картиной, особенно яркие изменения выявляются после обработки 3% раствором уксусной кислоты. Часто на наружной поверхности влагалищной части определяются перемещенные из канала шейки матки участки цилиндрического эпителия ярко-розовые, с зернистой поверхностью, образованной округлыми или продолговатыми сосочками, в которых иногда отчетливо видны концевые сосудистые петли.
В каждом четвертом наблюдении заболевания шейки матки в динимике приобретенная эктопия сочетается с гипертрофией экзоцервикса, в каждом третьем - с выраженным воспалительным компонентом (яркая гиперемия поверхности, усиленный сосудистый рисунок, мелкоточечные кровоизлияния). При обработке раствором Люголя наблюдаются неокрашенные участки цилиндрического эпителия на темно-коричневом фоне, что дает возможность четко определить локализацию процесса.
Эктопия шейки матки является одним из заболеваний, объединенных термином "фоновая патология". Сами по себе такие болезненные состояния не приводят к развитию рака шейки, однако на их фоне риск возникновения злокачественных новообразований повышается.
ПРЕДРАКОВЫЕ И ФОНОВЫЕ ЗАБОЛЕВАНИЯ ШЕЙКИ МАТКИ - СПИСОК

1. Эрозированный эктропион характеризуется сочетанием приобретенной эктопии со старыми разрывами шейки матки в родах и ее рубцовыми изменениями в результате предшествующих хирургических вмешательств (например, наложение швов, биопсия, диатермокоагуляция). Эрозированный эктропион может сопровождаться выраженной деформацией и гипертрофией.
2. Очаги эндометриоза имеют неправильную овальную форму, розовый, красный или синюшно-багровый цвет, выступают над поверхностью слизистой оболочки. Размеры их нередко изменяются на протяжении менструального цикла. При расширенной кольпоскопии цвет очагов эндометриоза на экзоцервиксе не меняется.
3. Полипы канала шейки матки - это заболевания, образующиеся вследствие чрезмерного роста участка слизистой оболочки с подлежащей стромой или без нее. Определяются невооруженным глазом в виде округлых или дольчатых образований красного или розового цвета в канале шейки матки. При расширенной кольпоскопии можно установить вид эпителия, покрывающего полип. Полипы часто сочетаются с гиперпластическими процессами эндометрия. Полипы слизистой оболочки цервикалъного канала представляют собой соединительнотканные выросты, покрытые окружающим его эпителием.
4. Эритроплакия (в переводе с греческого — «красное пятно») подразумевает процессы локальной атрофии и дискератоза многослойного плоского эпителия с резким истончением с сохранением нормального эпителиального покрова на прилежащих участках эктоцервикса. При осмотре с помощью влагалищных зеркал представляет собой участки гиперемии неправильной формы, легко кровоточащие при дотрагивании. Кольпоскопически в этой области определяется резко истонченный плоский эпителий, сквозь который просвечивает подлежащая ткань. Поверхность эритроплакии бледнеет при обработке раствором уксусной кислоты, раствором Люголя она не окрашивается. Лечение этого заболевания женской шейки матки заключается в разрушении очага путем диатермокоагуляции, конизации, криодеструкции или радиоволновой хирургии.
5. Лейкоплакия является фоновым заболеванием шейки матки и при осмотре в зеркалах имеет вид белого пятна или плотной грубой бляшки, прочно связанных с подлежащей тканью и не исчезающих после высушивания слизистой оболочки экзоцервикса тампоном. При кольпоскопии в области пятен выявляются роговые наложения с шероховатой, складчатой или чешуйчатой поверхностью. Иногда утолщенный эпителий частично десквамируется и под ним обнаруживается поверхность с красноватым оттенком - основа лейкоплакии, не выступающая над слизистой оболочкой. При выраженной пролиферации может быть определена папиллярная основа лейкоплакии, с сосочковой поверхностью, возвышающейся над неизмененной слизистой оболочкой. После обработки 3% раствором уксусной кислоты участки основы лейкоплакии бледнеют и выявляются более четко. Раствором Люголя участки не окрашиваются.
Эта патология шейки матки не сопровождается какой-либо симптоматикой. Цитологическое исследование не позволяет надежно дифференцировать простую лейкоплакию и лейкоплакию с атипией, поскольку клетки, взятые с поверхности эпителия, не отражают процессов, происходящих в базальных слоях; необходима биопсия шейки матки с гистологическим исследованием. Лечение заболевания проводится индивидуально в зависимости от вида лейкоплакии, ее размеров, а также возраста и репродуктивной функции пациентки.
6. Атипическая зона превращения (дисплазия, или предраковое состояние шейки матки) представляет собой сочетание различных изменений эпителия. Под дисплазией, или цервикальной интраэпителиалъной неоплазией (CIN) подразумевают процессы структурной и клеточной атипии (нарушение дифференцировки клеток) с нарушением слоистости эпителия без вовлечения базальной мембраны. Согласно классификации ВОЗ (1995) выделяют легкую, умеренную и тяжелую дисплазию.
Кольпоскопическая картина разнообразна. На фоне белесых или гиперемированных участков определяются участки лейкоплакии и ее разновидностей, эритроплакии, йоднегативные зоны, поля атипического эпителия, возвышающиеся над уровнем слизистой оболочки, с ороговением желез и сосудистой атипией. Наиболее подозрительны в отношении малигнизации железы, имеющие широкую кайму с матовым оттенком вокруг устья протока. Атипические сосуды имеют штопорообразный вид, не сокращаются под действием уксусной кислоты. Резко выраженную атипическую зону превращения можно отличить от интраэпителиальной неоплазии шейки матки только при гистологическом исследовании.
Предрак и рак шейки матки имеют общие этиологию и патогенез и вирус папилломы человека в настоящее время считают причиной этих заболеваний. Вирус обнаруживается в 90% наблюдений умеренной, тяжелой дисплазии и онкологии шейки матки.
7. Рак шейки матки , самое опасное из заболеваний, кольпоскопически имеет вид отечных стекловидных участков с выростами различной формы, на которых хаотично располагаются извитые атипические сосуды. Они не анастомозируют друг с другом, имеют причудливую форму (штопорообразные, шпилькообразные, в виде петель, варикозно расширенные и др.), функционально неполноценны, не имеют мышечного слоя и по строению напоминают эмбриональные капилляры.
Фото шейки матки (патология)
 |
 |
 |
| Эрозия шейки | Цервицит | |
 |
 |
 |
| Рак шейки матки | Наботовы кисты | Полип |
ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ШЕЙКИ МАТКИ
 Основные методы обследования состояния и диагностики патологии экзо- и эндоцервикса в гинекологии это:
Основные методы обследования состояния и диагностики патологии экзо- и эндоцервикса в гинекологии это:
- Осмотр шейки матки в зеркалах,
- Кольпоскопия (расширенная и видео),
- Онкоцитология цервикса,
- Биопсия шейки,
- Анализы на ВПЧ (Дайджен-тест);
- Онкомаркеры крови.
ГДЕ ПРОЙТИ ДИАГНОСТИКУ И ЛЕЧЕНИЕ ШЕЙКИ МАТКИ В МОСКВЕ
Интересует провести обследование состояния шейки матки? В Москве пройти полную диагностику можно в нашем медицинском центре. К вашим услугам полный перечень необходимых инструментальных исследований и анализов для диагностики заболеваний шейки матки и выявления возможной предраковой патологии.
Сегодня прием ведут:
Система наименований данных по результатам обследования должна быть простой, понятной и доступной, так как она понадобится врачу в его дальнейшем общении с пациенткой. Первый перечень наименований составил Гинзельман, и в Германии им пользовались долгие годы. Номенклатура Гинзельмана имеет то преимущество, что в ней отсутствует слово "рак". Под множественным атипическим эпителием Гинзельман понимал развивающуюся карциному и обозначал это состояние как CIN III. Простой атипический эпителий соответствует по Веспи отклонению от нормы.
Необходимо разработать единую номенклатуру, и эта проблема обсуждается в последние годы. Со 2-го Международного конгресса по патологии шейки матки и кольпоскопии (1975) предпринимаются попытки создать единую классификацию. На сегодняшний день существуют два различных подхода к ее созданию. С одной стороны, это немецкий и южноамериканский варианты (в странах с немецким и испанским языками), с другой - английский вариант (США, Австралия, Англия). На 7-м Международном конгрессе в Риме (1990) была представлена кольпоскопическая терминология, разработанная представителями стран с испанским, французским и немецким языками. Перечень терминов был опубликован в журнале "Шейка матки и..."(Милан, 1991/9) (табл. 1). Я не во всем согласен с данной классификацией.
Таблица 1. Кольпоскопическая классификация
I. Нормальные данные кольпоскопического исследования
A. Оригинальный плоский эпителий
Б. Эктопия (цилиндрический эпителий)
B. Переходная зона
II. Отклонения от нормы
А. Внутри переходной зоны
1. Уксусно-белый эпителий*:
а) плоский
2. Пунктация*
3. Мозаика*
4. Лейкоплакия
5. Йоднегативные участки
6. Атипические сосуды
Б. Вне переходной зоны
1. Уксусно-белый эпителий*:
а) плоский
б) мелкопапиллярный или мелкобугристый
2. Пунктация*
3. Мозаика*
4. Лейкоплакия
5. Йоднегативные участки
6. Атипические сосуды
III. Подозрение на инвазивную карциному
IV. Неудовлетворительные результаты
A. Граница плоского и цилиндрического эпителия не видна Б. Сильное воспаление или атрофия
B. Влагалищная часть шейки матки не фокусируется
V. Другие данные кольпоскопического исследования
Кондилома, воспаление, атрофия, язва и др.
- Степень изменения:
- небольшие изменения - уксусно-беловатый эпителий, нежная мозаика, нежная пунктация, тонкая лейкоплакия
- сильные изменения - интенсивно уксусно-белый эпителий, грубая мозаика, грубая пунктация, толстая лейкоплакия, атипические сосуды, эрозия.
Я не согласен с тем, что кондилома не входит в группу атипических или отклоняющихся от нормы состояний. Я считаю, что понятия, объединенные в группе V, следует отнести в группу III с точки зрения дидактики. В группы I и II входят состояния, которые считаются доброкачественными, а в группу III я отношу состояния, гистологически подтвержденные как атипические и отклоняющиеся от нормы. Свою классификацию я представил в табл. 2.
Таблица 2. Кольпоскопическая классификация Бауэра
1. Нормальное состояние
1.1. Оригинальный плоский эпителий
1.2. Оригинальный цилиндрический эпителий - эктопия
1.3. Переходная зона - зона трансформации
2. Диагностировано при кольпоскопии
2.1. Полипы, кисты и другие изменения на шейке матки, влагалище и вульве
2.2. Эрозия
2.3. Воспаление
2.4. Атрофия
3. Отклонения от нормы и атипические признаки
3.1. Йоднегативные участки
3.2. Пунктация - мозаика (мелкая-грубая)
3.3. Лейкоплакия (тонкая-грубая)
3.4. Уксусно-белый эпителий (атипическая переходная зона - зона трансформации)
3.5. Папиллома-кондилома
3.6. Подозрение на рак (язва, экзофит, атипия сосудов)
4. Неясные данные
(граница цилиндрического и плоского эпителия не видна, кровоизлияния, анатомические отклонения и др.)
В своей номенклатуре Ганс Гинзельман использовал термины "основа" и "фон", а также "основа лейкоплакии" и "фон лейкоплакии". Сейчас эти понятия обозначают международно признанными терминами "пунктация" (для основы) и "мозаика" (для фона). При сравнении двух таблиц видно, что в группе 1 (нормальное состояние) различий нет. В группу 2 я ввел из дидактических соображений понятия, соответствующие группе V европейской номенклатуры. Я считаю кондилому-папиллому отклонениями от нормы, атипическими состояниями. Известно, что под этими понятиями чаще подразумевают гистологические атипии. В группе атипических и отклоняющихся от нормы состояний международная классификация различает подгруппу А (внутри переходной зоны) и подгруппу Б (вне переходной зоны). Я считаю эту градацию излишней. Известно, что более 90% всех атипических и отклоняющихся от нормы кольпоскопических изменений в области цилиндрического - плоского эпителия возникают преимущественно на их границе. Я рад, что в международную номенклатуру не вошло понятие "атипическая зона трансформации". Об этом было много споров.
Результаты кольпоскопического исследования получены на живой ткани. Живая ткань подвергается постоянным изменениям, поэтому результаты не всегда совпадают с данными гистологического исследования. Врач, проводящий кольпоскопию, видит поверхность шейки матки и иногда цервикальный канал. Он наблюдает изменения эпителия и сосудов. Изменения в глубине или на невидимых участках, конечно, не могут отразиться в результатах кольпоскопического исследования. Гистолог описывает изменения эпителия, не рассматривая соединительную ткань и сосуды. В связи с этим термины кольпоскопии "атипический" и "отклоняющийся от нормы" не всегда соответствуют гистологическим.
Другого мнения я придерживаюсь и по поводу термина "язва". Этот термин попадает в группу V (другие состояния) новой международной классификации. Я считаю чрезвычайно важным различать понятия "эрозия" и "язва". Эрозия относится к группе 2 (другие состояния) и относится к плоскому истинному эпителию, а язва (глубокий дефект эпителия) относится к группе атипических, отклоняющихся от нормы состояний. Мне также неясно, почему международная номенклатура относит понятия "сильные воспаления" и "атрофия" в группу неудовлетворительных результатов. С точки зрения дидактики это вносит путаницу. Указанные понятия появляются еще раз в разделе "Другие данные кольпоскопического исследования", куда они и должны быть включены. Даже опытному врачу иногда трудно правильно оценить воспаление или атрофию. При сильных воспалениях необходимо определить причину и провести соответствующее лечение. Затем следует повторить кольпоскопическое исследование. Кольпоскопическое исследование необходимо и при выявлении причины воспаления или атрофии путем цитологического анализа.
Остается неясным также создание группы III (подозрение на карциному). В своей номенклатуре я отношу по уже изложенным причинам состояния с подозрением на рак к группе 3 (атипические и отклоняющиеся от нормы состояния). В этой группе под номером 3.6 можно найти состояния, вызывающие подозрение на рак (язва, экзофит, атипия сосудов). В моей номенклатуре 4 группы, и я надеюсь, что дидактические принципы, положенные в основу такого деления, понятны читателю. Основой для диагностики атипической (отклоняющейся от нормы) переходной зоны является уксусно-белый эпителий, т.е. эпителий, окрашивающийся в беловатый цвет при контакте с 5% раствором уксусной кислоты.
В табл. 3 обобщены атипические и отклоняющиеся от нормы состояния по критерию подозрения на рак (нужна ли в каждом конкретном случае биопсия).
Таблица 3.
|
Биопсия необязательна |
Биопсия необходима |
|
|
Мозаика |
Регулярная |
Нерегулярная |
|
нежная, |
разный уровень |
|
|
расположена плоско |
реакция на уксус ++ |
|
|
реакция на уксус + |
ранимость |
|
|
Пунктация |
Регулярная |
Нерегулярная |
|
нежная, |
разный уровень |
|
|
расположена плоско |
реакция на уксус ++ |
|
|
реакция на уксус + |
ранимость |
|
|
Лейкоплакия |
Нежная, |
Бугорчатая, |
|
слегка выпуклая |
папиллярная |
|
|
разный уровень |
||
|
ранимость |
||
|
Уксусно-белый эпителий |
Нежный, плоский или |
Реакция на уксус +++ |
|
слегка над уровнем |
длительная, |
|
|
реакция на уксус + |
разный уровень, |
|
|
ранимость |
||
|
Сосуды |
Отсутствие или |
Атипические: |
|
нормальная |
путаные, |
|
|
межкапиллярная |
в форме запятой, |
|
|
дистанция |
извитые, |
|
|
с разрывами, |
||
|
трубчатые, |
||
|
межкапиллярная |
||
|
дистанция |
||
|
нерегулярна |
||
|
Дефект эпителия |
Эрозия |
Язва, экзофит |
В табл. 4 приводятся сгруппированные данные кольпоскопического исследования, исходя из предложений Буша.
Таблица 4. Группировка данных кольпоскопического исследования
Группа I, II - Данные исследования: Без подозрения на рак
Группа IIIa - Данные исследования: Неоднозначно, необходимо контрольное обследование
Группа IIIб - Данные исследования: Незначительные атипические явления, без биопсии, контроль
Группа IV - Данные исследования: Значительные атипические явления, необходима биопсия
Группа V - Данные исследования: Подозрение на рак
Подобное деление на группы, аналогичное таковому для цитологического анализа по Папаниколау, необходимо при профилактических осмотрах женщин для ранней диагностики серьезной патологии. Приняв такое деление и изготовив специальные штампы, можно сэкономить время врача и освободить его от подробных описаний. При таком делении на группы врач может унифицировать оценку состояния. В группу I-II (вне подозрений) внесены состояния плоского эпителия с четкими границами: плоский эпителий - цилиндрический эпителий, эктопия (цилиндрический эпителий), переходная зона (трансформация), а также доброкачественные полипы, кисты и другие изменения в области шейки матки, влагалища и вульвы, например эрозии, воспаления, атрофия.
К группе IIIа причислены состояния, которые нельзя достоверно охарактеризовать при одноразовом кольпоскопическом исследовании, например, небольшое кровоизлияние, кровотечение или тяжелые воспалительные изменения. В группе IIIб объединены данные, приведенные в табл. 3 как отклоняющиеся от нормы - вне подозрения (биопсия не нужна).
В группу IV включены данные исследования, которые с высокой долей вероятности указывают на рак и при которых требуется биопсия.
К группе V (подозрение на рак) отнесены данные, которые уже при макроскопическом осмотре вызывают обоснованное подозрение на рак, а при кольпоскопическом осмотре с большой долей вероятности установлены атипии сосудов и др.
Очень важно описание результатов самого кольпоскопического исследования без дополнительных данных гистологического анализа. Следует использовать международную номенклатуру и не пользоваться устаревшими обозначениями, такими, как, например эритроплакия - красное пятно, что принято при макроскопии. Не следует также использовать термины, принятые в гистологии, например, "паракератоз", "кератоз". Еще одно важное замечание: состояние сосудов часто трудно оценить, однозначная оценка возможна лишь при очень большом увеличении. Кольпоскопическое исследование может выявить лишь отклонение от нормы, но этого достаточно, поскольку в подобных случаях необходимо гистологическое исследование. Только гистолог может дать окончательное заключение об атипии. Многолетний опыт показывает, что даже патологоанатом может затрудняться в гистологической диагностике. Ни кольпоскописты, ни цитологи не должны довольствоваться заключением "Нет оснований для атипии". Оценка состояния сосудов не бывает простой. Для этого необходимо большое увеличение (как правило, 30-кратное).
Атипические сосуды часто встречаются при папилломах-кондиломах, но также и при воспалениях и атрофии. Дифференциальная диагностика атипических сосудов при раке чрезвычайно затруднена. Если при кольпоскопическом осмотре появилось подозрение, биопсия необходима даже в случае отрицательного результата цитологического исследования, когда не выявлена атипия. Гистологи тоже могут ошибаться. Может быть проанализировано недостаточное число срезов. В любом случае необходима повторная биопсия. Если кольпоскопия и цитологическое исследование создают подозрение, необходим гистологический анализ. Для окончательного установления диагноза или снятия подозрения кольпоскопист, цитолог и гистолог должны работать в полном контакте.
H. Bauer
"Классификация и наименования данных кольпоскопического обследования" и другие
