Позвоночник – орган, отвечающий за нормальную работу опорно-двигательного аппарата и внутренних органов, к каждому из которых тянется сеть нервных окончаний.

Нервные стволы берут начало из корешков, идущих от задних и передних рогов спинного мозга.
В позвоночнике насчитывается 62 нервных корешка, соответственно их – 31 пара.
Корешки спинно-мозговых нервов передают сигналы, поступающие от внутренних органов, в спинной, а затем и в головной мозг – центральную «систему управления» организмом.
«Команды», идущие из головного мозга, сначала получает спинной мозг, раздающий их по организму через нервные окончания.
Функции спинно-мозговых корешков и отклонения от нормы
Указанное количество парных корешков обусловлено строением позвоночного столба. Спинно-мозговые корешки отходят от позвонков шеи (8 пар), от позвоночных сегментов груди (12 пар), поясницы (5 пар), крестца (5 пар), копчика (1 пара).
Воспалительные процессы на этих участках приводят к защемлению нервных волокон, сильному болевому синдрому и нарушению иннервации внутренних органов, рук, ног, кожи.
- Задние корешки регулируют деятельность болевых рецепторов и отвечают за сенсорное восприятие. Они состоят из афферентных волокон. При повреждении задних корешков наблюдаются неврологические расстройства. При сильной компрессии этих волокон развивается острый болевой синдром, нарушается мышечная трофика. При любой попытке движения боль усиливается, так как увеличивается . Если он поврежден, двигательные функции сохраняются, но теряется чувствительность кожных рецепторов.
- Передние корешки образованы аксонами эфферентных нейронов. Они отвечают за движения и рефлексы, сокращения связок. Не будь этих волокон, двигательная активность была бы невозможна: человек не мог бы брать в руки предметы, ходить, бегать, выполнять физическую работу. Нерв, образующийся из передних корешков спинного мозга, при повреждении и иссечении не вызывает болевых ощущений, кроме случаев возвратной рецепции (в переднем корешке спинномозгового нерва можно обнаружить афферентные волокна, проходящие через него, затем поворачивающие в задний корешок и уходящие к спинному мозгу). Их повреждение становится причиной сильной боли, которая исчезает при иссечении 2-3 задних корешков.
Сдавливание и ущемление задних и передних корешков становится не только причиной болезненного состояния, но и при отсутствии лечения приводит к инвалидизации.
Если рука или нога теряют чувствительность, в мягких тканях появляются «мурашки» и онемение, движения в них ограничены – нужно срочно обратиться к врачу для установки точного диагноза.
Заболевание в запущенной стадии может потребовать радикального метода решения проблемы – оперативного вмешательства.
Причины
Поскольку корешки содержат волокна, от которых зависит рецепторная чувствительность мягких тканей и работа опорно-двигательного аппарата, то немедленная госпитализация и тщательное обследование больного позволяют миновать самое страшное – парализацию рук и ног, атрофию мышечных тканей.
В процессе диагностических мероприятий устанавливаются и истинные причины патологического состояния. Это:
- Травмы.
- Дегенеративные изменения костных тканей, вызванные , спондилезом, артритом.
- Опухолевые образования.
- Послеоперационные осложнения.
- Неправильная осанка.
- Длительная статическая поза, в которой человек пребывает регулярно по несколько часов.
Данные снимков МРТ, КТ, рентгенологическое и ультразвуковое обследование и другие позволяют оценить степень поражения спинномозговых корешков, определить место локализации процесса, после чего специалисты принимают решение о направлении лечения и назначают комплекс лечебных процедур.
Лечение

Традиционные методы терапии состоят из приема обезболивающих и , ограничения двигательной активности, применения миорелаксантов, .
Но если симптомы не теряют свое выраженности и продолжают нарастать, то специалисты могут принять решение о целесообразности хирургического вмешательства. Это могут быть:
- Микродискэктомия.
- Оперативная декомпрессия корешков.
- Импульсная радиочастотная абляция (латынь слово «абляция» переводит, как «отнятие»).
Микродискэктомия – малоинвазивный способ, не нарушающий структуры нервных волокон, но позволяющий освободить их от сдавления путем удаления части костной ткани, из-за которой и начался воспалительный процесс.
Оперативная декомпрессия корешков используется при грыжах и опухолях, которые, увеличиваясь в размерах, вызывают ущемление нервных волокон. Цель операции – удалить частично или полностью эти образования.
Импульсная радиочастотная абляция в 80% случаев дает желаемый результат, потому что при проведении операции не нарушается целостность позвоночных сегментов.
Путем пункции в область грыжевого образования вводится электрод, и через него поступают импульсы холодной плазмы. Грыжа начинает «таять», заметно уменьшается в размерах и в ряде случаев вправляется обратно.
Но такое возможно, если фиброзное кольцо не разорвалось, и студенистое содержимое осталось в пределах этой оболочки.
Позвоночные патологии опасны тем, что любое промедление и игнорирование ухудшающегося состояния может привести к настоящей катастрофе. Спинной мозг неразрывно связан с мозговыми структурами головы.
Симпатические нервные волокна, идущие от позвоночных сегментов к внутренним органам, передают сигналы о неполадках в «главный центр».
И если нарушена работа любого из звеньев этой цепочки, то последствия позднего обращения к докторам, возможно, придется исправлять все оставшиеся годы.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями:)
Боль в спине является часто встречаемой проблемой в медицинской практике. По статистике 85% населения страдает таким недугом, как остеохондроз. Остеохондроз является дистрофическим проявлением в костно-хрящевой структуре позвоночника человека. Эта болезнь всегда хронического характера и сопровождается разрастанием костной ткани и ее смещением в пространство межпозвоночных дисков. При развитии болезни частые случаи возникновения осложнений здоровья, вплоть до потери чувствительности конечностей и паралича. Симптомы и лечение и методика борьбы с таким сложным случаем, как корешковый синдром поясничного отдела позвоночника, не исключают друг друга, так как именно одним из является корешковый синдром. Единственное, что корешковый синдром сопровождают другого рода болевые симптомы, лечение которых проводится комплексно.
Что же такое Патологические изменения при данном заболевании провоцируют межпозвоночную грыжу. Ее смещение инициирует давление на спинномозговые нервы (корешки) и к тому же компрессию вен и артерий. Но не одна лишь межпозвоночная грыжа может спровоцировать этот синдром.
В целом причинами корешкового синдрома могут являться:

Если быть точным, то корешковый синдром (радикулопатия) - это далеко не первая стадия осложнения остеохондроза.
При неврологическом исследовании пациентов, которым был поставлен диагноз «остеохондроз поясничного отдела позвоночника с корешковым синдромом», выявляется степень чувствительности нижних конечностей, состояние мышц и спины, рефлексы, координации движений. Пациент должен описать болевые синдромы, ощущения при рецидивах заболевания, другие симптомы, сопровождающие заболевание. Проводится рентгенологическое исследование.
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Симптомы корешкового синдрома поясничного отдела
Стоит понимать, что основной функцией спинномозговых нервов является двигательная функция, сенсорика, моторика. При поражении корешков нерва, человек чувствует сильную боль в спине. Также поясничный остеохондроз с корешковым синдромом определяется симптомами внезапной простреливающей боли, уходящей в живот, бедра, ягодицы, внутренние органы. Состояние всего организма меняется: нарушается цвет кожи, структура волос (нередко выпадение волос), возникает гипертрофия мышц, частично теряется способность к произвольным движениям (парез), теряется чувствительность.
Все перечисленные симптомы корешкового синдрома - это лишь внешние проявления заболевания. Остеохондроз корешковый является стартовой точкой для развития других синдромов, которые могут быть выявлены в ходе детальной диагностики пациента врачом.
Синдромы при поясничном остеохондрозе крестцового отдела позвоночника
Для представления процессов, происходящих с организмом во время неврологических нарушений, следует рассмотреть стадии развития пояснично-крестцового остеохондроза.

Как лечить корешковый синдром поясничного отдела
Как лечить остеохондроз корешковый, если поражен крестцовый позвоночный отдел, знает не каждый. Разумеется, перед тем как начать лечение корешкового синдрома поясничного отдела, следует обратиться к врачу.
Врач незамедлительно должен прописать постельный режим, сон на твердой поверхности, лечение медикаментами и лечебную физкультуру. Из медикаментов могут быть предложены как препараты местного обезболивания (нестероидные противовоспалительные гели и мази), так и инъекции, таблетки: Фастум гель, Кетонал, Диклофенак и другие. Также могут быть прописаны препараты местного назначения раздражающего характера - перцовые пластыри, мази с разогревающим эффектом.
Для снятия мышечных спазмов назначаются спазмолитики. Для дополнительного питания и улучшения обмена веществ прописываются витамины группы В и комплексы витаминов.  Для замедления процессов разрушения межпозвоночных суставов и их восстановления прописываются хондропротекторы. Для достижения результатов больному требуется следить за диетой, не употреблять соленую, копченую, жирную и острую пищу. После окончания острого периода назначают физиотерапию. Лечебная физкультура и массаж возобновляют кровообращение, способствуют укреплению мышечного скелета.
Для замедления процессов разрушения межпозвоночных суставов и их восстановления прописываются хондропротекторы. Для достижения результатов больному требуется следить за диетой, не употреблять соленую, копченую, жирную и острую пищу. После окончания острого периода назначают физиотерапию. Лечебная физкультура и массаж возобновляют кровообращение, способствуют укреплению мышечного скелета.
В тяжелых случаях, при осложнениях, которые вызвал остеохондроз поясничного отдела позвоночника с корешковым синдромом, врачи вынуждены прибегать к хирургическому вмешательству. Оперативное лечение корешкового синдрома поясничного отдела заключается в удалении доброкачественной опухоли или грыжи, оказывающей компрессию на нерв спинного мозга.
В профилактических целях требуется щадящая нагрузка на спину, регулярные занятия лечебной физкультурой, проведение курсового массажа, регулирование питания, ношение обуви без каблука.
Лечение корешкового синдрома с помощью лечебной физкультуры
Лечение корешкового синдрома поясничного отдела - это комплексный подход, который не может обойтись без гимнастической составляющей. Лечебные упражнения при поражении крестцового отдела позвоночника выполняются на всех стадиях болезни - в остром периоде и на стадии ремиссии.
 Целью упражнений является не вылечить остеохондроз корешковый как таковой, а уменьшить дисфункцию спинных мышц, снизить отрицательное воздействие на нервные корешки, восстановить кровообращение и, соответственно, уменьшить боль.
Целью упражнений является не вылечить остеохондроз корешковый как таковой, а уменьшить дисфункцию спинных мышц, снизить отрицательное воздействие на нервные корешки, восстановить кровообращение и, соответственно, уменьшить боль.
Выполняя упражнения, не нужно стараться работать через боль. Наоборот, необходимо избегать положений и движений, провоцирующих болевой синдром и мышечные спазмы.
Упражнения необходимо выполнять со свободным дыхательным ритмом, плавно и медленно. Основой упражнений является напряжение и растягивание мышц в статичном положении тела.
Вот некоторые упражнения, направленные на лечение остеохондроза с возможными осложнениями:
- Лежа на твердой поверхности на спине, оставляя лопатки и ягодицы прижатыми к поверхности, изогнуть спину дугой, тянуться солнечным сплетением и животом кверху.
- Не изменяя положения, руки выправить перед собой и потянуться вверх, плавно. Спина напрягаться не должна.
- Дальше выправить руки по швам, вытянуть одну ногу, вторую согнуть в колене. На вытянутой ноге потянуть носок на себя, вытягивая ногу от себя. Повторить поочередно обеими ногами.
- Перевернуться на живот. Руками, согнутыми в локтях опереться о твердую поверхность, поднять туловище от поверхности, удерживая ноги на пальцах ног. Стойка выполняется с ровным торсом, руки должны упираться чуть ниже от груди. Не стоит допускать перенапряжения мышц.
- Не изменяя позиции, руки по швам, округлить плечи и следом вытянуть позвоночник.
- Обратно перевернуться на спину. Прижаться спиной к поверхности, зафиксировать верхнюю часть тела, при этом нижнюю поворачивать вправо-влево, согнув ноги в коленях.
- Завершающим упражнением или переходом между упражнениями может послужить вытягивание руками вперед, скользя по полу. Стоять на коленках, положив ягодицы на пятки, а корпус вперед, на ноги (как при поклоне). Голову держать вниз. Плавно тянуться.
Все упражнения необходимо выполнять не более 5-6 раз. Занятия должны быть приятны, не следует себя насиловать, пользы это не принесет.
Как лечить корешковый синдром народными средствами
Лечение народными средствами изобретательно и в отношении остеохондроза пояснично-крестцового отдела, а также множество советов можно найти, как лечить корешковые синдромы.

Отвар из березовой, осиновой и дубовой коры
Не стоит забывать, что все действия по рецептам нетрадиционной медицины направлены лишь устранение воспалительного очага и снижение боли.
Отвар из березовой, осиновой и дубовой коры в соотношении (1000/1000/100), принимается внутрь 3 раза в день. Возможно небольшое ухудшение состояния в первые дни приема.
Настои из трав и ягод, смесь морковного, сока шпината и сока алое, сок черной редьки и другое используется для вывода лишних солей из организма, в том числе суставов.
Для наружного применения можно воспользоваться следующими рецептами:

Лечение остеохондроза поясничных отделов позвоночника с корешковым синдромом - это сложная задача, требующая комплексного подхода, профессионального контроля, трудолюбия и нацеленности на результат больного и времени. Если не заняться данной болезнью, то больной обрекает себя на тяжелые последствия. Поэтому не стоит доводить болезнь до осложнений последних стадий заболевания. Будьте здоровы!
Неврологические патологии входят в группу тех болезней, результатом которых является временная или постоянная утрата трудоспособности. Одним из таких недугов является корешковый синдром поясничного отдела. При его возникновении очень важно своевременное обращение к неврологу, т. к. запущенный процесс вызывает двигательные нарушения, сильные боли, и впоследствии приводит к инвалидизации. Мы расскажем о механизме развития синдрома и его симптомах. Эта информация поможет вам не оставить прогресс болезни без внимания.
Боли в области спины – частая жалоба пациентов. Анализ статистики показывает, что 70-80% пациентов обращаются в медицинские учреждения по причине боли вследствие остеохондроза . Корешковый синдром поясничного отдела является одним их серьезных последствий данного недуга, который значительно ухудшает качество жизни.
Свое название синдром получил из-за места локализации и процессов, происходящих с корешками спинномозговых нервов, которые сдавливаются и вызывают болевые приступы. Второе название недуга – радикулопатия . Причиной синдрома могут быть разные патологии позвоночника: если это остеохондроз, корешковый синдром крестцово-поясничного отдела развивается не так интенсивно, как при межпозвоночной грыже или травмах позвоночника.
Развитию радикулопатий способствуют изменения позвоночного столба,связанные с болезнью. В результате хондроза, грыж и протрузий, со временем истощаются питательные запасы, которые содержались в межпозвонковых хрящах. Состояние усугубляют возраст, избыточная масса тела, малая подвижность. В итоге этого начинается позвонки изменяют форму,»проседают».
Спинномозговые нервы проходят через межпозвонковые отверстия. Из-за того, что позвоночник проседает, отверстия сужаются и защемляют нерв.

В зоне компрессии начинается воспалительный процесс, который сопровождается отечностью тканей. Понятно, что сдавленный нервный корешок не может функционировать нормально, человек начинает испытывать болезненные ощущения и двигательные затруднения.
Провоцирующие заболевания
Типичной причиной радикулопатии можно считать остеохондроз в прогрессирующей стадии с образованием остеофитов, протрузий , грыж. Но есть и другие провоцирующие патологии, это:
- врожденные болезни позвоночного столба;
- переломы позвонков вследствие остеопороза;
- инфекционные заболевания (например, туберкулез, остеомиелит);
- чрезмерные нагрузки на позвоночник;
- хронические стрессовые ситуации;
- частые переохлаждения;
- нарушения со стороны эндокринной системы (ожирение, сахарный диабет);
- новообразования;
- травмы;
- плоскостопие.
В последние годы доказано, что наследственный фактор очень влияет на развитие соединительной ткани. В результате ее врожденных недостатков формируется патологический процесс в позвоночнике, который быстро прогрессирует и переходит в остеохондроз с корешковым синдромом.
В развитии недуга важную роль еще играет нерациональное питание, курение и алкогольная зависимость.
Чаще всего поражается данной патологией именно область поясницы, чем другие отделы, а обусловлено это такими причинами:
- Поясница «поддерживает» выше находящиеся отделы позвоночника.
- На нее приходится максимальные нагрузки при физической работе.
- Поясничные позвонки имеют широкие отверстия, через которые, проходят крупные сосуды и нервные сплетения. А они легко подвергаются ущемлению при сбоях амортизирующей функции дисков.
- Отдел поясницы является самым подвижный, а вот его мышцы и связки этой области слабые. Нагрузки, движения широкой амплитуды могут приводить к смещению позвонка.
Симптоматика патологии
Мнение эксперта
Боли и хруст в спине и суставах со временем могут привести к страшным последствиям - локальное или полное ограничение движений в суставе и позвоночнике вплоть до инвалидности. Люди, наученные горьким опытом, чтобы вылечить суставы пользуются натуральным средством, которое рекомендует ортопед Бубновский...Читать подробнее»
Главные клинические симптомы корешкового синдрома следующие:
- Сильная боль в месте сдавливания нервных корешков. Увеличивается она при резких движениях, поворотах тела, поднятии тяжести. Может быть разного характера (тупая, ноющая, режущая и т. д.), приступообразная или постоянная. Очень характерны «прострелы » с иррадиацией в ягодицы, живот, нижние конечности. Локализация боли различается в зависимости от того, какие корешки поражены.
- Нарушение чувствительности, которое проявляется в виде мурашек или ощущений холодной кожи.
- Ограничение подвижности поясницы. Происходит это в связи с недостаточным кровоснабжением корешка.
- Слабость и атрофия мышц.
- Нарушения сухожильных рефлексов.
- Трофические изменения (синюшность или бледность кожи).
Боли уменьшаютсят в положении лежа, особенно на здоровой стороне.
Важно! Если поражение корешков связано с инфекцией, то симптомы могут дополняться еще местным повышением температуры тела над пораженным участком и лихорадочным состоянием.
Терапия патологии
Лечение синдрома начинается после обследования, так как без выяснения причины защемления нервов оно не будет эффективным. Обследование включает в себя:
- визуальный осмотр и опрос пациента;
- анализы;
- инструментальную диагностику.
К инструментальным методам можно причислить рентгенографию поясницы , но для получения более точной картины врач может назначить МРТ .

Терапевтический курс при корешковом синдроме имеет следующие цели:
Немного о секретах
Вы когда-нибудь испытывали постоянные боли в спине и суставах? Судя по тому, что вы читаете эту статью - с остеохондрозом, артрозом и артритом вы уже знакомы лично. Наверняка Вы перепробовали кучу лекарств, кремов, мазей, уколов, врачей и, судя по всему - ничего из вышеперечисленного вам так и не помогло... И этому есть объяснение: фармацевтам просто не выгодно продавать работающее средство, так как они лишатся клиентов! Тем не менее китайская медицина тысячелетиями знает рецепт избавления от данных заболеваний, и он прост и понятен.Читать подробнее»
- устранение причины поражения нервных корешков;
- снятие болевых ощущений;
- восстановление тканевых процессов и кровоснабжения.
Исходя из этого, лечение патологии является комплексным и предполагает:
- соблюдение постельного режима;
- прием лекарственных препаратов;
- физические процедуры (электрофорез, магнитотерапия и пр.);
- массаж;
Если консервативное лечение не приносит положительного результата, а причиной компрессии корешков являются опухоли или грыжи, то рекомендуется проведение хирургического вмешательства. В таких случаях применяется плазменная нуклеопластика, которая обладает точностью, безопасностью и имеет наименьшее число рисков.
Медикаменты при синдроме
Главным методом терапии считается прием медикаментозных препаратов. Они делятся на несколько групп:
- Обезболивающие (Анальгин, Кеторол и т. д.) При сильных болях показаны новокаиновые блокады .
- НПВС (Диклофенак, Мовалис и другие). Помогают снять воспаление.
- Миорелаксанты (Сирдалуд, Мидокалм). Снимают спазмы мышц и расслабляют их.
- Хондропротекторы (Терафлекс, Алфлутоп). Стимулируют восстановление хрящевой ткани.
- Поливитаминные комплексы (в основном группы В). Нужны для улучшения обменных процессов.
- Мочегонные препараты для снятия отечности.
Возможно также применение и местных препаратов. Это могут быть мази и гели. Также эффективным считается перцовый пластырь.
Массаж проводится после острого периода недуга. А ЛФК следует начинать после ослабления болей.
Как лечить, в какой последовательности, какие лучше препараты выбрать именно в вашем случае, сможет сказать только лечащий врач.
Заключение по теме
Корешковый синдром поясницы — серьезный патологический процесс, который вызывает сильные боли, нарушает функции таза и ухудшает двигательную активность. Поэтому следует для предотвращения его развития незамедлительно начинать лечить позвоночный столб. В этом вам поможет специалист.
Как забыть о болях в спине и суставах?
Мы все знаем, что такое боль и дискомфорт. Артрозы, артриты, остеохондроз и боли в спине серьезно портят жизнь, ограничивая в обычных действиях - невозможно поднять руку, ступить на ногу, подняться с постели.
Корешковый синдром – это симптомокомплекс, возникающий при поражении корешков отходящих от спинного мозга, как чувствительных, так и двигательных. Такой комплекс синдромов еще называют радикулопатией или радикулит.
Уникальный состав крема является источником важных строительных элементов для суставов. Эффективен в борьбе со многими болезнями суставов.
Идеально подходит как для профилактики, так и для лечения в домашних условиях. Обладает антисептическими свойствами. Избавляет от отеков и боли, предотвращает отложение солей.
Причины корешкового синдрома поясничного отдела
Чаще всего причиной радикулита являются дегенеративно-дистрофические патологии позвоночного столба.
Это понятие включает в себя такие заболевания, как:
- Остеохондроз – снижение гидрофильности, эластичности и деформация хряща соединяющего позвонки (межпозвоночного диска), за счет чего происходит искривление оси позвоночника, микротравмы за счет патологического трения костных структур, лишенных амортизационной прослойки;
- Остеопороз – дефицитное заболевание, характеризующееся вымыванием микроэлементов (кальция, фосфора) из костных структур и таким образом, повышения хрупкости и повышенная ломкость позвонков.
Каждое из этих заболеваний встречается в популяции довольно часто, иногда идя рука об руку, так как развитие одной патологии несомненно потянет за собой и вторую
По статистическим данным более 8о% населения земного шара страдают дегенеративной патологией позвоночника, а среди людей за 70 – так и все 100%. Это связано с «изнашиванием» позвоночника, возрастными изменениями, образом жизни современного человека. На состояние костных структур оказывают влияние образ жизни человека.
Не можете справиться с болью в суставах?
Боль в суставах может появиться в любом возрасте, она доставляет человеку неприятные ощущения, а зачастую сильный дискомфорт.
Не допускайте развитие болезней связанных с суставами, позаботьтесь о них уже сегодня!
Он обладает следующими свойствами:
- Снимает болевой синдром
- Способствует регенерации хрящевой ткани
- Эффективно снимает гипертонус мышц
- Борется с отеками и устраняет воспаление
Факторы риска
К факторам риска, приводящим к радикулопатиям поясничного отдела можно отнести:
- Питание.
Полноценный здоровый рацион – залог долгой жизни с минимумом патологий.
В это понятие входит не только прием в пищу необходимого количества белков, растительных и животных жиров, простых и сложных углеводов, микроэлементов и витаминов, а так же регулярность и дробность приемов пищи.
Должно быть не менее 4-5 полноценных приемов пищи в день, желательно в одно и то же время для того чтобы желудочно-кишечная система адаптировалась и была максимально готова к нагрузке.
Чем выше уровень жизни человека, тем меньше времени и возможностей для занятия спортом и необходимой двигательной активности. - Режим сна. Сон для осанки и спины должен осуществляться на твердой поверхности, для предупреждения пролабирования и искривления позвоночной оси.
- Тяжелый физический труд. Чаще всего радикулитами поясничного отдела страдают люди таких профессий: строители; садовники; шахтеры; стоматологи, вынужденные практически весь рабочий день находиться в наклоненном положении; водители и другие.
- Генетическая предрасположенность к дисплазии соединительной ткани: несовершенство колагеновых и эластических волокон, повышенная гибкость в суставах, перерастяжение связочного аппарата.
- Наследственная и врожденная патология. Иногда детки рождаются с аномалиями развития позвонков, дисков, врожденными грыжами, это увеличивает возможность развития радикулопатий.
- Опухоли позвонков, спинного мозга, метастазы раковых заболеваний других локализаций.
- Плоскостопие и искривление таза. Нарушение оси позвоночника приводит к перераспределению нагрузки на межпозвоночные, таким образом, с какой-то стороны нагрузка будит больше, а с какой-то меньше – что приводит к дистрофиям и деформациям хряща, искривлению позвоночной оси.
- Хроническая депрессия, частые стрессовые и эмоциональные потрясения. Все болезни от нервов, при нервных перенапряжениях нарушается и гормональный фон, и обменные процессы, что негативно сказывается на всех системах и органах, включая опорно-двигательный аппарат.
- Частые переохлаждения и инфекционные заболевания тропнтые к нервной ткани (вирусы герпеса: опоясывающий лишай, цитомегаловирус) – приводят к воспалению самого нерва.
- Гормональные нарушения, ожирение.
- Инфекционные заболевания костей: остеомиелит и туберкулез. Приводят к разрушению костных структур.
- Травмы, в том числе и компрессионные переломы на фоне остеопороза и другие факторы.
Все больше времени люди проводят в общественном или личном транспорте, сидя за монитором компьютера на работе, а придя домой, забывая, что ежедневно необходимо проходить не менее семи километров, делать утреннюю зарядку, укреплять и растягивать мышцы спины и шеи.
Патогенез
 В основе развития корешкового синдрома
– поражение позвоночника.
В основе развития корешкового синдрома
– поражение позвоночника.
Под действием вышеперечисленных факторов происходит с одной стороны вымывание кальция из костной ткани позвоночника, что приводит к повышенной хрупкости и риск развития переломов, сопровождающихся компрессией и повреждением нервных корешков.
С другой стороны, более частым механизмом является изменение строения межпозвоночного диска, неравномерная нагрузка приводит к уплощению его с одной стороны и пролабировнию ядра с другой – так образуются грыжи.
В области выпячивания грыжи она давит на близрасположенные структуры – в том числе и корешки. Там же, где диск истончается, уменьшается само расстояние между позвонками и нерв ущемляется уменьшенным диаметром костного канала.
При переохлаждениях, воспалительных и инфекционных заболеваниях в месте поражения происходит отек тканей, который также раздражает чувствительные нервные корешки и вызывает интенсивные болевые ощущения
 Истории наших читателей!
Истории наших читателей!
"Заказала крем себе для профилактики и своей маме для лечения суставов. Обе остались в полном восторге! Состав крема впечатляет, все давно знают, как полезны, а главное эффективны продукты пчеловодства.
Через 10 дней использования у мамы постоянная боль и скованность в пальцах на руках стихла. Мои колени перестали беспокоить. Теперь этот крем всегда в нашем доме. Рекомендуем."
Симптомы корешкового синдрома поясничного отдела
Самый важный симптом, указывающий на корешковый синдром – болевой. Боль может быть интенсивной жгучей, постоянной тянущей, она сопровождается парестезиями кожи и имитирует болезненности внутренних органов.
Она усиливается при малейших движениях , физических нагрузках, нарастает ее интенсивность при кашле, икоте и даже дыхании. Она заставляет принять вынужденное положение тела в пространстве для уменьшения интенсивности ощущений.
Напрягаются мышцы спины, кожа над пораженной областью краснеет, ткани отекают и воспаляются. Человек не может нормально спать, сидеть, трудоспособность резко снижается.
L 3 -L 4
При компрессии нервных корешков на этом уровне боль иррадиирует в область паха, внутреннюю поверхность бедра, имитирует симптомы при воспалительных заболеваниях органов малого таза. Сопровождается гиперчувствительностью кожных покровов, зуд, ощущение ползания насекомых в этой области.
L 4 -L 5
Болевые ощущения возникают в области бедра, по его передней и наружной боковой поверхности, спускается к суставу колена и голени. При длительном нарушении иннервации происходит атрофия мускулов, в частности четырехглавой бедра, что вызывает уменьшение бедра в объеме. Уменьшается амплитуда движений в коленном суставе, человек начинает хромать.
L 5 — S 1
При ущемлении корешков в этой области человек ощущает невыносимую боль по наружной поверхности ноги, по бедру и голени, болевые ощущения переходят на стопу, большой палец.
Мышца слабнут, атрофируются, развивается хромота, теряется чувствительность стопы, человек может повредить ногу и даже этого не заметить.
Диагностика
Клиническая картина заболевания заставит человека обратиться к врачу. Патологию нервных сплетений лечит врач-невропатолог. В начале назначаются исследования, способные визуализировать поясничный отдел хребта.
К ним относятся:
- Рентгенологическое исследование. Врач-рентгенолог опишет деформацию костных структур, патологические искривления поясничного отдела, смещение позвонков, снижение их плотности за счет уменьшение минерального компонента, уменьшение межпозвоночного пространства.
- Миелография. Инвазивный метод, основанный на контрастировании субарахноидального пространства. Контраст проникает по ходу корешков, таким образом можно очень точно определить на каком этапе произошло ущемление.
- Магнитно-резонансная томография. Метод, широки используемый при диагностике неврологической патологии. Признан как самым информативным для визуализации нервной ткани. Так же с его помощью можно посмотреть на пораженный участок в разных срезах, увидеть грыжи.
Также в диагностике используют такие методы, как:
- УЗИ брюшной полости , для исключения патологии внутренних органов;
- Анализы крови на острофазовые показатели и ревмопробы (для исключения аутоиммунного процесса);
- Определение уровня общего и ионизированного кальция (постановка диагноза остеопороза);
- Определение вирусного, бактериального или грибкового агента и другие анализы.
Лечение
Лечение должно состоять из различных методов, направленных на нормализацию электролитного обмена, стабилизацию хрящевой ткани, усилению мышечного остова позвоночника, расширение межпозвоночных промежутков, уменьшение или полное купирование симптомов.
Консервативное
На начальных этапах до развития осложнений можно попробовать курировать пациента без подключения хирургов.
Используются противовоспалительные препараты: нестероидные различных форм (в виде инъекций, в таблетированном виде, различные гели, мази), а так же при выраженном воспалительном процессе, особенно на фоне аутоиммунных процессов широко применяются глюкокортикостероиды (короткими курсами пульс-терапии.
Проводится общеукрепляющая медикаментозная терапия, в схему лечения включены препараты кальция, хондропротекторы, витамины группы В, С
ЛФК
Подбирается комплекс лечебных гимнастических упражнений, направленных на растяжение и укрепление мышц поясничного отдела. Так же пытаются упражнениями корректировать осанку, восстановить атрофированную конечность, расширить диапазон движений.
Народные методы
Чаще всего народные методы применяются для ослабления интенсивности болевого симптома. Используются отвары трав, мази на основе прополиса, компонентов растительного и животного происхождения, приготавливаются различные компрессы на пораженную область.
Физиотерапия
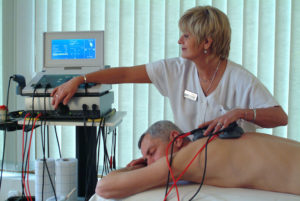 Данное направление медицины имеет огромный арсенал различных методов, которые снижают боль, вытягивают позвоночник, тем самым расширяют промежутки между позвонками и снижают компрессию на корешки, местно доставляют в ткани лекарственные вещества, улучшают кровоснабжение пораженной области позвоночного столба.
Данное направление медицины имеет огромный арсенал различных методов, которые снижают боль, вытягивают позвоночник, тем самым расширяют промежутки между позвонками и снижают компрессию на корешки, местно доставляют в ткани лекарственные вещества, улучшают кровоснабжение пораженной области позвоночного столба.
Хирургическое лечение
Такое лечение используется при невозможности курации больного консервативно, при появлении осложнений, при усугублении клиники. Производят пластику межпозвоночного диска, вставляют титановые пластины, производят нуклеопластику и другие методы.
Реабилитация
Длительный процесс. Сразу в послеоперационный период начинают вводить элементы лечебной физкультуры. Для каждого пациента подбираются специальные грудо-поясничное корсеты, которые фиксируют позвоночник в определенном положении. Реабилитация таких больных может занять больше года, а специальные корсеты показаны пожизненно.
Осложнения
- Компрессионные переломы позвоночника в поясничном отделе;
- Депрессии, эмоциональные перегрузки на фоне хронического болевого синдрома;
- Выраженные нарушения походки, перемежающаяся хромота;
- Инвалидность за счет тотального паралича нижних конечностей;
- Контрактуры суставов, атрофии мышц;
- Менингиальные проявления за счет повышения ликворного давления при передавливании спинного мозга в области поражения, инфаркт спинного мозга.
Профилактика
- Здоровый образ жизни;
- Правильное полноценное питание;
- Занятие спортом, предпочтительнее йога, пилатес, плавание, ежедневная утренняя зарядка;
- Профилактический массаж;
- Витаминотерапия;
- Курсы препаратов кальция 1-2 раза в год;
- Распределение нагрузки на протяжении суток, полноценный сон на ортопедическом матрасе;
- Коррекция осанка, плоскостопия;
- Контроль лишней массы тела.
В данной статье рассмотрим, что такое корешковый синдром. В неврологии существует термин радикулопатия, который представляет собой целый комплекс различных симптоматичных признаков, возникающих при компрессионном сдавливании и защемлении корешков спинномозговых нервов. Невралгический синдром может проявляться в виде болевых ощущений на различных участках костного скелета, и даже затрагивать некоторые системные анатомические органы, например, сердце или желудок.
Вертеброгенный комплекс невралгического синдрома имеет по этиологическим признакам вариабельную природу. Как такового воспалительного процесса в корешковых зонах не существует. Имеет место компрессионное и/или рефлекторное поражение отдельных участков суставных элементов костной структуры в организме человека.
Наиболее часто невралгическое расстройство корешкового синдрома определяется в области пояснично-крестцового отдела позвоночника. В основном это связано с компрессионным состоянием пятого поясничного позвонка (l5) и первого крестцового (s1) позвонка. Как правило, несвоевременное терапевтическое воздействие на болевую симптоматику в межпозвоночных дисках приводит к образованию длительных дегенеративных процессов, заканчивающихся образованием грыжи. Такое новообразование быстро разрастается и при смещении сдавливает спинномозговые нервные окончания, вызывая воспалительную реакцию.
Своевременно выявленная компрессия корешков позволяет избежать стойких неврологических дисфункций, нередко приводящих к инвалидности пациента. Намного реже определяется поражение корешка при шейной и грудной радикулопатии. Пик невралгического синдрома отмечается у людей средней и старшей возрастной категории.

Причинно-следственный фактор образования механической компрессии выглядит следующим образом. По обе стороны от позвоночного столба отходит 31 пара различных спинномозговых окончаний, берущих своё начало в спинальных корешках. Каждый спинномозговой корешок образован определенной ветвью, и выходит через межпозвоночное отверстие. Именно в начале позвоночного канала происходит сдавления корешков, приводящих к отёчности сосудов и нарушению микроциркуляции. Наиболее часто провоцирующим фактором образования корешкового синдрома является позвоночный остеохондроз. Дегенеративные изменения межпозвоночных дисков создают предпосылки для сдавливания корешков и нарушают общую иннервацию (обеспеченность органов и тканей нервными клетками) нервной системы человека. К прочим причинно-следственным факторам, ведущим к образованию неврологической клиники, относятся:
- Малоподвижный образ жизни.
- Врожденные деформационные состояния.
- Гормональный сбой при беременности или во время менопаузы у женщин.
- Механическое повреждение суставных частей костного скелета.
- Спондилоартроз.
- Переохлаждение организма.
Общая симптоматика невралгической природы
Признаки ущемления и/или раздражения нервных корешков имеют общую симптоматику, которая включает нарушение двигательных функций и сенсорные расстройства в виде парестезии (чувства онемения, покалывания, ползания мурашек) и/или дизестезии (прикосновение ощущается как боль, холод как тепло, и т. д.). Особенностью неврологической клиники является сильная стреляющая боль, которая распространяется от центра узлового соединения к дистальной периферии. Усиление болевых ощущений отмечается при перенапряжении мышц, кашле, резком движении и так далее. Все эти болевые симптомы обусловлены рефлекторным тоническим напряжением. Защемленные нервные корешки заставляют пациента принимать щадящее положение, чтобы снизить болевой порог в пораженном отделе позвоночника. Нередко такое «облегчение» становится причиной прочих патологических состояний, например, искривление позвоночника или кривошея.
Симптомы корешкового поражения различных органов позвоночного отдела
Лечение корешкового синдрома начинается с анамнеза пациента. В результате медицинского обследования определяется совокупность всех симптоматических болевых ощущений. Позвоночный столб скелетного остова имеет сегментированное образование, которое подразделяется на шейные, грудные, поясничные и крестцово-копчиковые участки позвоночника. Все отделы позвоночного столба имеют нервные узловые образования, и соответственно, свой корешок. Для идентификации местоположения и передачи данных, введена специальная градационная система, позволяющая медикам определять анатомическое расположение межпозвоночных отверстий. Так, шейные корешки обозначают с1-с7, грудные корешки t1-t12, пояснично-спинальные l1-l5, а крестцово-копчиковые s1-s5. Все остистые отростки пояснично-крестцовой зоны направлены горизонтально, а корешки грудного отдела имеют сильный наклон вниз.
КС шейного отдела
Общая симптоматика при компрессионном защемлении нервных окончаний шейного отдела позвоночника:
- Локализующая боль в затылочной зоне.
- Возможна тошнота и/или головокружение.
- Повороты и наклоны головы доставляют болевой дискомфорт.
- Боль в плечевом поясе, переходящая в грудную клетку.
- Прострел в шее с распространением в зону предплечья.
КС грудного отдела
Корешковый синдром грудного отдела позвоночника отзывается следующими симптоматичными признаками:
- Болевой дискомфорт в суставной зоне плеча и области подмышек.
- Опоясывающая боль в межреберной зоне.
- Болевые ощущения в верхних и средних отделах живота.
- Иррадиирование (распространение боли за пределы пораженного участка) болевого дискомфорта в надлобковой и/или паховой части тела.
Грудной отдел позвоночника имеет мощное разветвление, уходящее вниз. Поэтому визуально очень трудно отличить грудной корешковый синдром от защемления в поясничной зоне. Тем не менее при достаточном опыте квалифицированного специалиста, можно дифференцировать болевой синдром в грудной зоне от дискомфортного состояния в пояснично-спинальном отделе позвоночного столба. Симптомы поражения пояснично-спинального сегмента:
- Боль в нижнем отделе поясницы при люмбалгии, крестце или паховой зоне.
- Боль в крестце позвоночника, с захватом задней бедренной части и голени.
- Болевой дискомфорт в икроножной и грушевидной мышце.
Нередко болевой синдром грушевидной мышцы и корешковый синдром, одновременно диагностируются у пациентов с пояснично-крестцовым радикулитом, который сопровождается непрекращающейся болью седалищного нерва.
Особенности невралгического синдрома в поясничном отделе
Среди прочих расстройств невралгического характера, поясничный отдел занимает «лидирующее» положение. Наиболее часто компрессионное защемление диагностируется у тучных людей, беременных женщин, и пациентов, чья профессия связана с тяжёлым физическим трудом на открытом воздухе. В первом и втором случае, дегенеративно-дистрофические нарушения связаны со смещением оси позвоночника под воздействием лишнего веса. В третьем случае, причиной корешкового расстройства является неправильное распределение нагрузки при выполнении физических работ, и как сопутствующий фактор – частое переохлаждение крестцово-поясничного отдела позвоночника.
Внимание! Как только появляются первые симптомы дискомфортного состояния в спинальной и поясничной зоне, следует немедленно обращаться к врачу.
Диагностика и лечение
Чтобы лечить корешковый синдром правильно, необходимо четко определиться с местом защемления. Для этих целей применяются современные методы диагностики, позволяющие своевременно выявить клиническую аномалию. Информативными методами диагностирования являются:
- МРТ (магнитно-резонансная томография) позвоночных отделов.
- Электронейромиографическое обследование.
- Рентгенологическое сканирование.
Следует учесть, что корешковый синдром грудного отдела с соматической симптоматикой требует более тщательного обследования, чтобы исключить возможную патологию внутренних органов жизнедеятельности.
В случае подтвержденного диагноза неврологической природы, обусловленной дегенеративно-дистрофическими нарушениями позвоночного столба, применяются консервативные методы лечения. На начальном терапевтическом этапе необходимо блокировать болевые приступы. В качестве обезболивающих лекарственных средств используются традиционные фармакологические препараты – анальгетики (Баралгин, Анальгин и т. д.) и нестероидные группы (Диклофенак, Мовалис, Ибупрофен, Кеторол и пр.). Если подтвержден диагноз люмбалгия с корешковым синдромом, то для устранения болевого синдрома применяется местная блокада на основе анестетического лекарственного препарата новокаина, обладающего сильным анестезирующим действием. Кроме того, лечение корешкового синдрома предусматривает использование прочих фармакологических средств:
- Мази и гели, например, Фастум гель, Финалгон, Випросал.
- Миореклаксанты – Сирладуд, Баклофен, Мидокадм и т. д.
- Витаминные препараты – Комбилипен, Нейромультивит и пр.
В особых случаях, когда неврологическая патология сопровождается вегето-сосудистой дистонией, назначают ангиопротекторы, лекарственные формы сосудорасширяющего действия, психотропные и/или седативные фармакологические группы.
Большую роль в комплексном лечении неврологического состояния играет физио – и рефлексотерапия и лечебная физкультура. Как только устранены болевые ощущения, пациенту предлагается комплекс лечебно-профилактических процедур, способствующих восстановлению поврежденных невротических зон позвоночного столба.
Кроме того, обязательным элементом комплексной терапии является соблюдение диетических норм питания. А также не следует пренебрегать средствами лечения народной медициной. Разогревающие мази и компрессы из травяных сборов, помогут снять болевой синдром перед началом комплексной медикаментозной терапии. Нарушение подвижности можно восстановить спиртовыми настойками на основе черемши, красного перца, чеснока, редьки, мёда и так далее.
